Cambiamenti della pelle
Di seguito troverai una panoramica e una breve descrizione dei più importanti cambiamenti della pelle. Riceverai informazioni sulle singole lesioni cutanee e sui sintomi tipici in cui si verificano. In ogni sezione hai anche la possibilità di fare riferimento ai nostri articoli principali e ottenere ulteriori informazioni.

Forme di cambiamenti della pelle
I cambiamenti della pelle menzionati di seguito descrivono i termini che uno specialista in dermatologia utilizza per descrivere i cambiamenti della pelle con precisione medica.
Lesioni cutanee
I cambiamenti della pelle sono noti come lesioni cutanee. Tutte le malattie della pelle possono essere descritte con l'aiuto di queste efflorescenze.
Le lesioni cutanee possono essere suddivise approssimativamente in due gruppi:
- Le lesioni primarie sono cambiamenti della pelle causati direttamente da una malattia della pelle
- Fluorescenze secondarie Le fluorescenze secondarie derivano dalla fluorescenza primaria o da danni esterni alla pelle
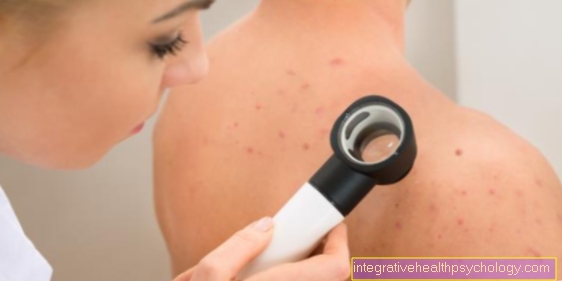
Illustrazione delle lesioni cutanee

Cambiamenti della pelle
efflorescenze
A - Lesioni primarie
(A causa di una malattia della pelle
causato)
- Macula (macchia)
- papula
(Papula, nodulo) <0,5 cm
Nodo (come la papula) 0,5 - 1 cm - Urtica (pomfo)
- Vescicola
- Bulla (vescica)
- Pustola (pustola)
B - Lesioni secondarie
(Da A o tramite danno
della pelle) - Squama (scala)
- Crusta (crosta)
- Cicatrix (cicatrice)
- Rhagade (crepe, crepe a forma di fessura)
- Erosione
- Excoratio (difetto fino al derma)
- Ulcera (gonfiore)
- Atrofia (atrofia dei tessuti)
È possibile trovare una panoramica di tutte le immagini Dr-Gumpert su: illustrazioni mediche
Lesioni primarie
Ecco una panoramica delle fluorescenze primarie:
- La macula, in inglese il punto, è un cambiamento circoscritto e non palpabile nella pelle. Quindi puoi vedere i confini di questo punto, ma il punto stesso non è rialzato. Ciò significa che puoi passare attraverso il semplice Stroke-over-the-pelle non posso sentire il cambiamento. La macula è limitata nella sua estensione agli strati più superficiali della pelle.
- La papula, chiamata anche nodulo o papula, è una piccola elevazione circoscritta. Ci sono papule della parte superiore, ma anche degli strati inferiori della pelle. Le papule si verificano, ad esempio, nell'acne.
- Il nodus, o nodo, è un aumento circoscritto della sostanza dentro o sotto la pelle. Sono più grandi di una papula.
- L'urtica, o pomfo, è un'elevazione piatta sfocata.
- La vescicola, o vescicola, è una cavità piena di liquido nello strato superiore della pelle, l'epidermide.
- La bulla, la vescica, è simile a una vescicola, solo più grande. Queste bolle grandi e piene di liquido sono spesso costituite da piccole bolle.
- La pustola è una raccolta sterile e giallastra di leucociti (globuli bianchi) in una cavità dell'epidermide (strato superiore della pelle). Le pustole si verificano nella psoriasi e nell'acne, ad esempio.
Lesioni secondarie
Una breve panoramica delle fluorescenze secondarie:
- Squama, la bilancia, è caratterizzata da una maggiore raccolta di lamelle di corno. Questa forfora si verifica principalmente nella psoriasi.
- Crusta, la crosta, è uno strato di secrezione essiccata.
- Cicatrix, la cicatrice, è caratterizzata dalla guarigione di un difetto precedente. La cicatrice può essere atrofica (cioè meno tessuto rispetto a prima) o ipertrofica (con maggiore crescita del tessuto).
- La ragade, o fessura, è una fessura a forma di fessura che si estende nel derma. Sono chiamate fessure sulle regioni della pelle / mucosa non cheratinizzate. Compaiono spesso agli angoli della bocca.
- Un'erosione (abrasione) è un difetto superficiale che guarisce senza cicatrici.
- Un excoratio è un difetto che si estende nel derma (strato inferiore della pelle). Tuttavia, l'exgoratio di solito guarisce senza cicatrici. Il difetto è quindi più profondo rispetto all'erosione.
- Un'ulcera o un gonfiore descrive un difetto più profondo che lascia una cicatrice dopo che è guarito.
- L'atrofia è un restringimento del tessuto senza un difetto precedente.
- Una pustola (pustola) può anche apparire come fluorescenza secondaria.
Classificazione dei cambiamenti della pelle
Di seguito è riportato un elenco dei cambiamenti cutanei più comuni suddivisi in:
- Cambiamenti della pelle nella vecchiaia
- Cambiamenti benigni nella pelle
- Cambiamenti della pelle in luoghi diversi
- Cambiamenti della pelle nel diabete
- Cambiamenti della pelle dopo la chemioterapia
Cambiamenti nella pelle con l'età

Invecchiamento della pelle
Con l'avanzare dell'età la pelle è soggetta a numerosi processi di rimodellamento. L'invecchiamento della pelle inizia notevolmente già all'età di 30 anni.
A seconda degli influssi ambientali a cui è esposta la pelle, il processo di invecchiamento avanza più o meno velocemente.
L'accelerazione dell'invecchiamento cutaneo è ad es. Consumo di nicotina, maggiore esposizione ai raggi UV, nonché frequente esposizione a sostanze chimiche e stress. Questi fattori esterni, in combinazione con fattori interni come un metabolismo rallentato nella vecchiaia e una ridotta capacità di rigenerarsi, la pelle invecchia.
Puoi trovare informazioni dettagliate su: Invecchiamento della pelle
Rughe
Il contenuto di acqua della pelle diminuisce con il processo di invecchiamento. La pelle diventa secca e meno tesa. Il fatto che ci sia meno grasso direttamente sotto la pelle porta anche alla formazione delle rughe.
La pelle diventa più sottile, meno elastica e anche meno rifornita di sangue. Di conseguenza, le ferite guariscono più male che nei giovani.
Inoltre, la struttura delle ghiandole nell'area della pelle cambia. La traspirazione e la produzione di sebo diminuiscono. Ciò porta anche a una ridotta resilienza della pelle. Diventa più incline a crepe, lesioni e irritazioni.
Scopri di più sull'argomento qui: Rughe
Macchie di età
Le macchie dell'età compaiono principalmente sul viso, sugli avambracci e sul dorso delle mani e quindi in luoghi particolarmente esposti ai raggi UV.
È una piccola decolorazione della pelle marrone chiaro, nettamente delimitata, causata dall'accumulo del cosiddetto pigmento dell'età (lipofuscina) sorgono. Questo pigmento viene prodotto quando esposto alla luce UV e di solito viene eliminato dalle cellule della pelle. Con l'età, questo meccanismo è funzionale solo in misura limitata, in modo che il pigmento dell'età rimanga nella pelle e causi le tipiche macchie. Questi sono innocui, ma dovrebbero essere esaminati da un medico se sono sospettati, poiché possono essere facilmente associati a una lesione cutanea maligna (Lentigo maligna) può essere confuso.
Puoi trovare informazioni dettagliate qui: Macchie dell'età: da dove vengono e cosa aiuta?
Verruche dell'età
Le verruche dell'età, o cheratosi seborroiche, sono i tumori cutanei benigni più comuni. Tendono a svilupparsi sulla schiena, sulle braccia e sul dorso delle mani.
Il loro aspetto varia notevolmente. Alcune verruche dell'età sono marrone chiaro, altre quasi nere. Per lo più non diventano più grandi di 1 cm. Sono nettamente delimitati e di solito crescono sollevati, ad es. si estendono oltre il normale livello della pelle.
Le verruche dell'età non devono essere rimosse. Se necessario, ad es. se la verruca si trova in luoghi scomodi, può essere rimossa con un laser o un cucchiaio affilato.
In alcuni casi, le verruche dell'età possono essere scambiate per cambiamenti della pelle maligni. Poiché le malattie della pelle maligne si verificano anche più frequentemente nella vecchiaia, tutti i cambiamenti della pelle devono essere prima esaminati da un medico.
Maggiori informazioni sull'argomento su: Verruche dell'età
Cambiamenti benigni nella pelle

Vesciche, duroni e duroni
Vesciche, calli e duroni si verificano quando c'è un danno meccanico alla pelle. Da un lato, un aumento dell'attrito e della pressione può portare al distacco dello strato superiore della pelle da quello inferiore, con conseguente formazione di vesciche. Tuttavia, la pelle può anche provare ad adattarsi alla nuova situazione reagendo con una maggiore formazione di corno. Questo crea calli o duroni.
Vesciche, calli e duroni sono spesso causati da scarpe nuove o calzature sbagliate, nonché da un uso errato o eccessivo della pelle, che spesso si verifica durante lo sport.
Leggi di più sull'argomento qui: Vesciche, duroni e duroni
verruche
Le verruche sono più comunemente causate dai papillomavirus umani, che portano ad una maggiore cheratinizzazione della pelle. Molto spesso queste verruche volgari si trovano sulle mani e sulle piante dei piedi. Possono comparire a qualsiasi età e si trasmettono tramite contatto o infezione da sbavatura. Di conseguenza, più membri della famiglia sono spesso colpiti allo stesso tempo. Ci sono varie opzioni per il trattamento, che è la terapia più adatta per te; è meglio discuterne con il tuo dermatologo.
Oltre alle verruche volgari, che sono di gran lunga le più comuni, ci sono verruche dellar, verruche genitali o anche verruche dell'età.
Puoi trovare informazioni dettagliate su: verruche
Disturbi del pigmento
Il pigmento di colore della pelle, la melanina, protegge gli strati più profondi della pelle dai raggi UV. Un disturbo della pigmentazione può derivare dal fatto che la melanina viene prodotta più o meno. Le aree della pelle colpite possono essere distinte da una pelle sana, poiché appare più chiara o più scura. I disturbi della pigmentazione più importanti e più comuni sono le lentiggini, le macchie del fegato e le verruche dell'età, che di regola non hanno valore di malattia. Nel caso delle macchie epatiche, ad esempio, è importante distinguere tra macchie epatiche congenite e acquisite, poiché le macchie epatiche congenite hanno un aumentato potenziale di degenerazione. Disturbi della pigmentazione si verificano anche con melasma, vitiligine o albinismo.
Puoi trovare informazioni dettagliate su: Disturbi del pigmento
Vene del ragno
Le vene varicose sono la forma più piccola di vene varicose. Tuttavia, le vene dei ragni sono innocue e non devono essere rimosse. Per ragioni estetiche, invece, le vene del ragno possono essere rimosse con l'ausilio di diverse procedure e su richiesta del paziente. Tuttavia, poiché questi interventi di solito non sono indicati dal punto di vista medico, i costi non sono coperti dalle compagnie di assicurazione sanitaria.
Sebbene le vene varicose non siano di per sé pericolose, possono essere un primo segnale di una malattia delle vene profonde o delle valvole venose, quindi è consigliabile osservare il decorso e, se necessario, effettuare un esame ecografico.
Scopri di più su questo a: Vene del ragno - Cause e trattamento
Cambiamenti della pelle in luoghi diversi

Cambiamenti della pelle sul viso
I cambiamenti della pelle sul viso possono essere una varietà di diversi sintomi e malattie. Il modo migliore per chiarire quale malattia o causa è responsabile dello sviluppo del cambiamento della pelle è attraverso una visita a un dermatologo. Questo di solito può fare una diagnosi sospetta basata su uno sguardo ai cambiamenti.
I cambiamenti della pelle sul viso possono essere suddivisi in diversi gruppi. Ad esempio, questi possono sorgere a causa di infezioni. I cambiamenti nella pelle che si verificano a seguito dell'infezione spesso mostrano ulteriori sintomi come un aumento della temperatura. Un numero di batteri e virus diversi, oltre a funghi, può causare tale infezione. Il noto mal di freddo, ad esempio, rappresenta un cambiamento correlato all'infezione nella pelle.
Si sospetta anche che alcuni funghi siano la causa del comune eczema seborroico del cuoio capelluto e del viso.
Poiché la pelle del viso di solito non è coperta dagli indumenti, l'esposizione ai raggi UV è maggiore rispetto al resto del corpo. I cambiamenti che possono verificarsi a causa delle radiazioni UV includono scottature solari e malattie maligne come il cancro della pelle.
I cambiamenti della pelle causati dagli effetti collaterali dei farmaci sono relativamente rari, ma del tutto possibili. Tuttavia, tale eruzione da farmaco di solito si verifica su ampie aree e non è limitata alla pelle del viso.
Infine, le allergie possono anche essere la causa di un cambiamento della pelle. Un'allergia a determinati prodotti per la cura o una reazione eccessiva del corpo a sostanze effettivamente innocue può svolgere un ruolo qui.
Puoi trovare informazioni dettagliate qui: Cambiamenti della pelle sul viso
Cambiamenti nel cuoio capelluto
I cambiamenti nel cuoio capelluto possono avere varie cause. Nella maggior parte dei casi, i cambiamenti della pelle che si verificano sul cuoio capelluto sono fenomeni innocui e facili da trattare. In rari casi, tuttavia, può essere una malattia maligna dietro i cambiamenti della pelle che dovrebbero essere diagnosticati e trattati il più rapidamente possibile.
Poiché il cuoio capelluto è ad angolo diretto rispetto al sole e quindi alla radiazione UV dannosa, spesso si sviluppano cambiamenti della pelle. Oltre alle scottature solari, questo include anche lo sviluppo del cancro della pelle. Pertanto, il cuoio capelluto dovrebbe essere sempre esaminato durante lo screening del cancro della pelle, altrimenti il cancro della pelle spesso non viene rilevato per molto tempo a questo punto.
Ma la forfora ei cosiddetti ateromi, escrescenze benigne sotto la pelle, sono comuni cambiamenti della pelle sulla testa.
In generale, se i cambiamenti della pelle si verificano rapidamente e senza una ragione apparente, così come se i segni esistenti sulla pelle cambiano rapidamente, nel migliore dei casi, un dermatologo dovrebbe essere consultato per chiarimenti.
Per ulteriori informazioni sui cambiamenti del cuoio capelluto, consigliamo questi articoli:
- Pus brufoli sul cuoio capelluto
- macchie rosse sul cuoio capelluto
- Eczema sul cuoio capelluto
- cuoio capelluto secco
Cambiamenti della pelle intorno al seno
I cambiamenti della pelle che si verificano sopra o sotto il seno possono avere cause molto diverse.
In generale, sul petto possono verificarsi cambiamenti della pelle, che si verificano anche sulla pelle del resto del corpo. Questo può portare a cambiamenti causati da acne o radiazioni UV, nonché lesioni e irritazioni, ma anche a causa di malattie pericolose. Nella maggior parte dei casi, tuttavia, i cambiamenti della pelle sono innocui. Le malattie maligne che si manifestano come cambiamenti nella pelle sopra o sotto il seno sono principalmente il cancro della pelle e il cancro al seno.
I cambiamenti della pelle che si verificano sotto il seno sono principalmente dovuti alla pelle secca e irritata. Una tale causa è particolarmente probabile se la pelle sotto il torace è arrossata e dolorante al tatto. Anche la pelle sotto il seno, poiché spesso viene sottovalutata, dovrebbe essere controllata regolarmente per rilevare eventuali cambiamenti della pelle.
Anche i cambiamenti nella pelle del seno possono essere un'indicazione della presenza di cancro al seno. I cambiamenti nel capezzolo in particolare, come retrazioni e cambiamenti di colore, sono un segnale di allarme che dovrebbe essere urgentemente chiarito. Anche se dal torace emergono secrezioni sanguinolente o chiare, è necessario consultare un medico per chiarimenti. Questo vale anche se una pelle irritata e arrossata non guarisce per molto tempo o se si verificano altri cambiamenti della pelle in breve tempo.
I cambiamenti della pelle sul seno, tuttavia, si verificano raramente nelle prime fasi del cancro al seno. I controlli regolari da parte di un ginecologo curante, che esamina il seno alla ricerca di grumi evidenti come indicazione precoce di cancro al seno, hanno senso.
In generale, i cambiamenti nella pelle che si verificano solo su un seno sono evidenti e richiedono comunque un chiarimento.
Se si verificano cambiamenti della pelle sopra o sotto il seno, è sempre consigliabile consultare il medico curante. Questo può scoprire la causa del cambiamento della pelle e, se necessario, escludere una malattia pericolosa. A seconda dei sintomi, è possibile consultare un medico di base, un ginecologo o un dermatologo. La prognosi individuale per i cambiamenti della pelle, maligni o benigni, con una diagnosi rapida e un inizio precoce della terapia associato è sempre migliore rispetto a una diagnosi tardiva, motivo per cui una visita dal medico non dovrebbe essere evitata.
L'indagine sui cambiamenti locali nella pelle viene solitamente eseguita prelevando un campione di pelle. Ulteriori informazioni su questo argomento possono essere trovate: Biopsia cutanea
Cambiamenti di pelle sulla schiena
Le modifiche alla pelle sulla schiena possono avere molte cause. Il cambiamento della pelle più comune in quest'area è la comune voglia o talpa. Le talpe possono essere molto diverse per dimensioni e colore. La maggior parte di loro è già presente alla nascita o si sviluppa nei primi mesi di vita. In particolare, le talpe che appaiono spontaneamente, diventano più grandi o cambiano colore e consistenza dovrebbero essere valutate clinicamente. Questi potrebbero essere i precursori del cancro della pelle.
L'acne, probabilmente la più nota malattia della pelle, si manifesta in numerosi brufoli e pustole arrossate, che possono manifestarsi principalmente sul viso, sul décolleté, ma anche sulla schiena. Poiché la pelle della schiena è particolarmente soda e resistente, l'acne può essere molto ostinata, soprattutto lì.
I lipomi possono svilupparsi ovunque nel tessuto adiposo sottocutaneo. Si trovano spesso nella regione della testa e del collo, nella zona delle spalle e della schiena. Queste sono maniglie dell'amore più o meno indurite che possono essere sentite sotto la pelle e non hanno valore di malattia. Di solito si verificano tra i 50 ei 70 anni. Il lipoma può essere chiaramente delimitato dal tessuto circostante. Nella maggior parte dei casi, i lipomi sono solo superficiali e raramente vanno in profondità.
Molto più raro del lipoma benigno è il liposarcoma maligno, che, tuttavia, di solito insorge indipendentemente e non deriva da un lipoma.
L'herpes zoster è una malattia virale causata dal virus della varicella zoster (virus della varicella). Ciò porta a un'eruzione cutanea bruciante, spesso pruriginosa, simile a una vescica che corre lungo i tratti nervosi e di solito si verifica solo su una metà del corpo.
Nella maggior parte dei casi, l'eruzione cutanea inizia nella zona posteriore vicino alla colonna vertebrale e poi si diffonde in avanti come una cintura. L'herpes zoster di solito ha origine nella zona posteriore, poiché i virus causali si trovano nei gangli del midollo spinale e innescano l'infezione da lì. I virus di solito raggiungono i gangli dopo un'infezione da varicella durante l'infanzia, dove persistono e ad es. essere riattivato se il sistema immunitario è indebolito. Questo poi si manifesta come fuoco di Sant'Antonio.
L'eruzione cutanea rossastra sulla schiena è spesso causata da allergie o reazioni ai farmaci. In linea di principio, questo tipo di reazione può causare un'eruzione cutanea su tutto il corpo, ma il tronco e la schiena sono preferibilmente colpiti. Un'eruzione cutanea sulla schiena di solito si manifesta come macchie rosse sulla schiena.
Cambiamenti della pelle sul glande
Cambiamenti della pelle sul glande (medico: Glande del pene) possono avere cause diverse.
I singoli cambiamenti della pelle dovrebbero essere chiariti da un dermatologo in modo che possa diagnosticare la malattia sottostante e iniziare una terapia appropriata. Il motivo più comune per i cambiamenti della pelle che compaiono sul glande è un'infezione da batteri, funghi o virus. Spesso queste infezioni si verificano come parte di una malattia a trasmissione sessuale. Il rossore può anche verificarsi se la pelle è eccessivamente irritata. In caso di allergia, ad esempio al detersivo, ai preservativi (allergia al lattice) o ai prodotti per la cura utilizzati, possono verificarsi irritazioni, pustole e arrossamenti, che di solito regrediscono da soli se si evita la sostanza scatenante. Raramente può verificarsi cancrena infettiva di Fournier, che necessita di un trattamento urgente ed è associata ad un alto tasso di mortalità.
In definitiva, il cancro del pene può manifestarsi sul glande e portare a cambiamenti della pelle lì. Un dermatologo dovrebbe essere sempre consultato, soprattutto se la pelle del glande cambia nel tempo o se è scura o multicolore.
Leggi di più sull'argomento: macchie rosse sul glande, glande completamente arrossato o pruriginoso
Cambiamenti della pelle nel diabete

Nel contesto del diabete (diabete mellito) i cambiamenti della pelle sono comuni. Si possono distinguere diverse forme.
Dermopatia diabetica
La dermopatia diabetica è il cambiamento cutaneo più comune nel diabete mellito. Si verifica fino al 70% dei diabetici. Macchie rosse o vesciche si formano sulla parte anteriore della tibia, in particolare, e la pelle diventa squamosa e simile a una pergamena.
Inoltre, può verificarsi perdita di capelli nelle zone colpite.
Scleredema diabetico
Questo cambiamento della pelle si verifica nel 20-30% dei diabetici. È caratterizzato da un rimodellamento ceroso e indolore del tessuto sottocutaneo, soprattutto sul dorso della mano e delle dita. Questo rende la pelle soda, il che porta a rigidità e movimento limitato delle mani.
Una forma speciale è lo sclerodema diabetico di Buschke, in cui la pelle viene rimodellata a causa dell'aumentato accumulo di zucchero nel tessuto. Ciò si verifica soprattutto nei diabetici scarsamente regolati. I pazienti descrivono una sensazione di tensione e tensione nella pelle. Inoltre, la pelle ha una lucentezza insolita e perde la sua naturale consistenza ed elasticità.
Necrobiosi lipoidica
Questa malattia della pelle è caratterizzata da un'infiammazione degli strati intermedi della pelle, in cui si accumula più grasso (da qui "lipoidica" dal greco lipos = grasso).
Di solito si verifica sulla parte anteriore della parte inferiore delle gambe. Inizialmente, di solito compaiono vesciche intensamente rosse, che nel tempo si espandono fino alle dimensioni del palmo della mano, affondano nel tessuto e si sviluppano in superfici rosso-giallastre, leggermente ispessite.
Le lesioni sono circondate da un bordo rialzato bluastro. Nel peggiore dei casi, l'infiammazione può causare la morte dei tessuti (necrosi). Nel complesso, la necrobiosi lipoide è rara. Colpisce circa lo 0,3% dei diabetici.
Bullosis diabeticorum
La bullosis diabeticorum è piuttosto rara. Si tratta di vesciche che compaiono spontaneamente, per lo più durante la notte, sui palmi delle mani e sulle piante dei piedi, che guariscono da sole dopo circa 2-4 settimane.
Leggi di più sull'argomento: Eruzione cutanea sul piede
Prurito diabetico
Questa malattia della pelle descrive il forte prurito su tutte le aree della pelle, che si verifica spesso nei diabetici. È causato da mancanza di liquidi, danni ai nervi diabetici, ridotta produzione di sebo o infezioni secondarie della pelle da graffi frequenti.
infezioni
I diabetici sono generalmente più suscettibili alle infezioni della pelle di ogni tipo.I danni alla pelle, ad esempio a causa dell'aumento dei graffi, portano rapidamente alla colonizzazione di agenti patogeni (principalmente batteri e funghi). Queste infezioni della pelle si manifestano anche in eruzioni cutanee e prurito.
Altri
Con il diabete ci possono essere molti diversi cambiamenti della pelle. Vi è un aumento dell'arrossamento della pelle del viso a causa di vasi allargati (rubeosi faciei), ingiallimento delle unghie (sindrome dell'unghia gialla) e macchie bianche sulla pelle (vitiligine, malattia dei punti bianchi).
Cambiamenti della pelle dopo la chemioterapia

chemioterapia
La chemioterapia viene utilizzata per distruggere le cellule degenerate. Poiché queste cellule tumorali di solito si dividono in modo incontrollato, la chemioterapia è progettata per distruggere proprio queste cellule con un alto tasso di divisione.
Lo svantaggio è che alcuni tessuti corporei sani hanno anche un alto tasso di divisione cellulare perché devono rinnovarsi costantemente, ad es. la pelle e la mucosa orale, che vengono quindi attaccate anche dalla chemioterapia.
I malati di cancro soffrono quindi spesso di infiammazione della mucosa orale e delle gengive, nonché di tutti i tipi di eruzioni cutanee durante la chemioterapia.
La maggior parte delle eruzioni cutanee indotte dalla chemioterapia sono pelle arrossata che appare su tutto il corpo (eruzione cutanea generalizzata).
Il tipo di eruzione cutanea che si sviluppa varia anche a seconda del farmaco chemioterapico utilizzato. Con alcuni preparati, possono verificarsi lesioni dolorose sui palmi delle mani e sulle piante dei piedi (sindrome mano-piede). Tuttavia, l'eruzione cutanea di solito scompare alla fine della terapia.
radioterapia
Le radioterapie sono ancora più dannose per la pelle della chemioterapia. Questo perché la radioterapia espone la pelle direttamente alle radiazioni nocive. In alcuni pazienti, questo si manifesta come un'eruzione cutanea che può comparire settimane o mesi dopo la radioterapia.
Può consistere in macchie rosse e squamose, accompagnate da vesciche piangenti o ispessimento della pelle e prurito.
Altri pazienti possono anche manifestare macchie di pigmento o scurimento della pelle nell'area irradiata. In generale, le persone dalla pelle naturalmente chiara sono più spesso colpite.
La perdita di capelli
Anche le cosiddette appendici cutanee (capelli e unghie) sono gravemente colpite dalla chemioterapia e dalla radioterapia, poiché derivano anch'esse da cellule in rapida divisione. Si verificano perdita di capelli e unghie fragili. Dopo la terapia, i capelli di solito ricrescono. In alcuni casi, la radioterapia può causare glabre permanente nell'area irradiata.
Prevenzione e cura
Se possibile, l'esposizione al sole dovrebbe essere evitata durante la chemioterapia / radioterapia per non sovraccaricare la pelle. Si consiglia anche un'adeguata cura della pelle, ad esempio con creme e unguenti contenenti calendula (calendula).
I concentrati contenenti camomilla o salvia sono particolarmente indicati per il risciacquo della bocca.