In che modo l'ovulazione porta alla fecondazione?
Cos'è la fecondazione?
La fecondazione dell'ovulo della donna da parte dello sperma dell'uomo richiede, da un lato, molte condizioni quadro che devono essere soddisfatte per il processo di fecondazione, dall'altro si articola in più singole fasi. Pertanto, la riproduzione umana è un sistema di processo altamente complesso e quindi molto soggetto a errori.
Non solo una corretta maturazione dell'ovulo e dello sperma sono essenziali per la fecondazione, anche il tempo di rapporti sessuali non protetti e le condizioni anatomiche degli organi sessuali femminili e maschili giocano un ruolo decisivo nella fecondazione dell'uovo.

Processo di fecondazione
Il ciclo mestruale di una donna è relativamente ampio nel tempo e in genere può durare tra i 25 ei 35 giorni. Di seguito si assume come esempio il frequente ciclo di 28 giorni.
Nei primi quattordici giorni del ciclo, a partire dal primo giorno del ciclo, avviene nell'ovaio sotto controllo ormonale la cosiddetta maturazione follicolare. Di conseguenza, le singole cellule uovo diventano più grandi, anche se di solito solo una cellula uovo dominante è effettivamente pronta a saltare attraverso un meccanismo di selezione.
L'ovulazione avviene intorno al quattordicesimo giorno. Questo fa scoppiare il follicolo dominante e la cellula uovo viene rilasciata dall'ovaio nella cavità addominale libera per un breve momento. Da lì, la cellula uovo passa attraverso il vicino imbuto di fimbria nella tuba di Falloppio, il luogo più comune di fecondazione delle uova.
Come parte della produzione di sperma, nota come spermatogenesi, l'uomo produce sperma maturo in diversi passaggi individuali. Questo processo, che richiede circa 65 giorni, normalmente si traduce nella formazione di spermatozoi sani e mobili.
Fino a 600 milioni di spermatozoi entrano nel corpo femminile attraverso lo sperma che viene rilasciato nella vagina della donna durante i rapporti sessuali durante il culmine sessuale dell'uomo.
Gli spermatozoi ascendono attraverso la vagina nell'utero, da dove entrano nelle tube di Falloppio. Sulla strada per essere ricoperti, la stragrande maggioranza degli spermatozoi muore, il resto subisce un altro processo di maturazione essenziale per la fecondazione. Da un lato, la parete dello sperma diventa più sottile e, dall'altra, favorisce la mobilità dello sperma. Entrambi facilitano la penetrazione nella membrana delle cellule uovo.
Lo sperma quindi penetra nella cellula uovo nella tuba di Falloppio. Questo processo è possibile solo per un breve periodo di tempo, perché dopo l'ovulazione la cellula uovo può essere fecondata per un massimo di 24 ore.
Quindi i nuclei delle cellule e quindi i set cromosomici dello sperma e della cellula uovo si fondono durante quella che è nota come coniugazione. Il risultato è lo zigote, una cellula capace di sviluppo e divisione, che ora migra nell'utero attraverso numerosi processi di divisione per annidarsi lì.
Durata dall'ovulazione alla fecondazione
Il tempo tra l'ovulazione e la fecondazione è molto breve e di poche ore. La ragione di ciò è che la cellula uovo è in grado di fecondare solo per 12-24 ore.
All'interno di questa finestra temporale, lo sperma e l'uovo devono incontrarsi e unirsi, altrimenti l'uovo muore e muore. La fecondazione è quindi nuovamente possibile solo nel ciclo successivo dopo l'ovulazione.
Riesci a sentire l'ovulazione?
Alcune donne sentono la loro ovulazione sotto forma di cosiddetto dolore medio o dolore da ovulazione. Ciò significa un leggero dolore all'addome.
Il dolore medio non è di gran lunga sentito da tutte le donne e, se non del tutto, spesso non viene percepito affatto come dolore, ma semplicemente come una sensazione di attrazione. Questo è spesso così debole che viene ignorato nella vita di tutti i giorni e spesso non viene nemmeno notato consapevolmente.
Il dolore medio di solito si verifica nel mezzo del ciclo, motivo per cui viene utilizzato anche il termine dolore intermestruale. Si verificano individualmente o indefinitamente nell'addome, ma alcune donne possono localizzare la sensazione in modo più preciso e assegnarla al lato destro o simile.
Leggi di più sulla possibilità di sentire l'ovulazione.
Riesci a sentire la fecondazione?
Il processo di fecondazione della cellula uovo non può essere sentito. Sia l'uovo che lo sperma maschile sono di dimensioni molto piccole. Inoltre, non sono collegati al sistema sensoriale, motivo per cui la fecondazione stessa non può essere percepita.
Nel corso successivo, tuttavia, l'impianto può essere accompagnato da sintomi evidenti. Tuttavia, questi non si verificano regolarmente, motivo per cui molte donne inizialmente non si accorgono dell'impianto.
I tipici cambiamenti fisici sono solitamente evidenti solo durante lo sviluppo della gravidanza.
Come riconosco l'impianto?
Diversi segni possono indicare la fecondazione con successivo impianto dell'embrione. È importante sottolineare che alcuni possibili segni di fecondazione che si sono verificati sono imprecisi e per nulla conclusivi.
Segni incerti
I cambiamenti menzionati di seguito possono anche essere sintomi di altri processi nel corpo o anche indicazioni di malattie.
- Un possibile cambiamento può essere il cosiddetto dolore da impianto. Circa 5-7 giorni dopo la fecondazione e la migrazione del sistema germinale attraverso le tube di Falloppio nell'utero, le donne avvertono una leggera sensazione di strattone nell'addome. Tuttavia, il vero dolore non si avverte durante l'impianto.
- Anche il cosiddetto sanguinamento da annidamento può essere un'indicazione di impianto. Durante il processo di impianto, c'è una leggera lesione al rivestimento uterino costruito e ben perfuso. Questo può essere percepito come una piccola quantità di sanguinamento dalla vagina. La quantità di sangue escreta è generalmente piccola e corrisponde approssimativamente alla quantità di sanguinamento nell'ultimo giorno delle mestruazioni o di spotting, ad esempio durante l'assunzione di pillole. Il tempo di sanguinamento da annidamento può essere compreso tra sette e quattordici giorni dopo l'ovulazione ed è spesso interpretato erroneamente come sanguinamento mestruale.
Nel corso successivo si verificano i seguenti segni:
- Il segno più comune e auto-rilevabile di fecondazione e quindi lo sviluppo di una gravidanza è l'assenza del periodo mestruale.
- Altri segni, anche se incerti e non specifici, di fecondazione avvenuta sono nausea mattutina e vomito dopo poche settimane.
- Inoltre, molte donne riferiscono dolore, sensazione di tensione e aumento delle dimensioni del seno subito dopo l'inizio della gravidanza e quindi della fecondazione.
Segni sicuri
- L'ormone della gravidanza HCG può essere rilevato utilizzando test delle urine di gravidanza da banco o prelevando un campione di sangue da un medico.
Tuttavia, un test negativo non esclude necessariamente una gravidanza. La concentrazione di HCG al momento dell'esecuzione del test potrebbe semplicemente essere ancora troppo bassa per essere rilevata.
In caso di dubbi, si consiglia di evitare alcol e nicotina come precauzione e di ripetere il test a tempo debito. - È quindi necessario che il ginecologo determini la posizione della gravidanza utilizzando la diagnostica ecografica. Se la rappresentazione di una pianta embrionale nell'utero ha successo, questo è uno dei segni sicuri di una fecondazione riuscita con un luogo di impianto adeguato.
Una mancanza di fruttificazione nell'utero con un test di gravidanza positivo e una mancanza di sanguinamento mestruale possono essere un'indicazione di una gravidanza extrauterina, per esempio. Nel processo, la cellula uovo viene fecondata, ma non migrata fisiologicamente nell'utero. La struttura cellulare in divisione rimane nella tuba di Falloppio e può causare gravi complicazioni.
Una pianta da frutto che non può essere visualizzata può anche semplicemente indicare una gravidanza molto precoce con un embrione ancora troppo piccolo per la diagnosi ecografica. - Anche la prova del battito cardiaco di un bambino richiede la fecondazione ed è considerata conclusiva.
Quante probabilità ci sono che la fecondazione avvenga durante l'ovulazione e il sesso?
La probabilità media di fecondazione dipende dal tempo del rapporto sessuale nella finestra di tempo fertile. La probabilità aumenta quanto più ci si avvicina all'ovulazione. La finestra fertile è di solito cinque giorni prima e un giorno dopo l'ovulazione.
La probabilità media di fecondazione è di circa il dieci percento se il rapporto avviene cinque giorni prima dell'ovulazione. La più alta probabilità di circa il 25-30% può essere raggiunta un giorno prima e il giorno dell'ovulazione.
Qual è il momento migliore per fare sesso in modo che l'ovulazione porti alla fecondazione?
Per determinare il momento ottimale per il rapporto sessuale che porta alla fecondazione, è essenziale conoscere il proprio ciclo mensile. Poiché questo può variare in lunghezza da donna a donna, è anche impossibile fare un'affermazione generale su quando ha luogo l'ovulazione e quindi è più probabile che il rapporto sessuale porti alla fecondazione.
Si consiglia quindi di osservare prima attentamente il ciclo mensile, ad esempio con l'ausilio di
- il metodo della temperatura,
- con l'aiuto di test delle urine disponibili in commercio che possono determinare l'ovulazione o
- con l'ausilio di numerosi calcolatori o tabelle online, che possono essere consultati come ausilio per l'orientamento durante un ciclo regolare e prevedere la finestra temporale possibile per la fecondazione.
Leggi i nostri articoli su questo:
- Ovulazione e temperatura
- Qual è il modo migliore per calcolare l'ovulazione
Poiché l'uovo rotto può essere fecondato solo tra le 12 e le 24 ore, il rapporto sessuale intorno all'ovulazione è il momento ottimale per consentire la fecondazione. Gli spermatozoi hanno una durata massima di circa cinque giorni, motivo per cui i cinque giorni prima dell'ovulazione sono inclusi nella cosiddetta finestra di tempo fertile. Inoltre, c'è un altro giorno fertile dopo l'ovulazione, che riflette il tempo massimo di fecondazione della cellula uovo di 24 ore. In totale, ottieni sei giorni fertili.
Con un ciclo di 28 giorni, il momento ottimale per avere rapporti sessuali e rimanere incinta sarebbe intorno al giorno 9-15. Le maggiori possibilità di fecondazione possono essere raggiunte da un rapporto uno o due giorni prima e il giorno dell'ovulazione.
Scopri tutto sulla durata dell'ovulazione e sui giorni fertili.
Origine e maturazione delle cellule sessuali
Maturazione della cellula uovo (oogenesi)
Anche come embrione, i genitali (gonadi) la donna ha milioni di cellule sessuali femminili (oogonia) creato. Gran parte dell'oogonia viene persa durante la pubertà, così che solo 40.000 di loro rimangono fino alla maturità sessuale per la fecondazione della cellula uovo.
Tutti gli oogonia contengono ancora il doppio set (diploide) di cromosomi (46XX) e devono essere divisi per due scadenze (meiosi) vengono trasformati in cellule germinali aploidi (23X) in modo che l'unione di cellula uovo e sperma (fecondazione della cellula uovo) crei una cellula uovo diploide (46X?).
Affinché si verifichi l'ovulazione, deve essere garantita l'interazione degli ormoni femminili nell'organismo.
Innanzitutto, aumenta la concentrazione dell'ormone follicolo-stimolante (FSH) rilasciato dalla ghiandola pituitaria. I follicoli formano i recettori FSH nel loro strato granulare interno.
Più recettori FSH ha un follicolo, più estrogeni sono prodotti dal follicolo. Il follicolo con la più alta produzione di estrogeni diventa dominante sotto l'influenza dell'FSH insieme all'ormone luteinizzante (LH) e porta alla scomparsa degli altri follicoli.
L'estrogeno prodotto dal follicolo dominante ha un effetto inibitorio sul rilascio di FSH, il che significa che altri follicoli vengono distrutti e l'LH alla fine prende il sopravvento.
LH promuove la conversione della sintesi ormonale nelle cellule della granulosa nella produzione dell'ormone luteale (progesterone). L'ovulazione avviene circa 44 ore dopo l'inizio del picco di LH.
Il corpo luteo si sviluppa dal resto del follicolo rimanente (Corpo luteo). Le cellule luteali del corpo luteo si sviluppano dalle cellule della granulosa e producono progesterone per mantenere una possibile gravidanza. Il massimo della secrezione viene raggiunto il 7 ° giorno dopo l'ovulazione, momento dell'eventuale impianto dell'uovo. Se l'uovo nidifica, il corpo luteo forma il corpo luteo graviditatis. Altrimenti il corpo luteo muore.
Va ricordato che l'uovo rotto della donna deve essere fecondato entro 12 ore affinché abbia luogo l'impianto.

- Bacino -
Membrana basale follicoli - Strato granulare
(strato ricco di semi
delle cellule del follicolo) -
Epitelio stratificatum
cuboideum - Granuli -
Nucleolo - Tessuto di base dell'ovaio -
Stroma ovarii - Cellula uovo - Ovocytus
- Nucleo cellulare - Nucleo
- Pelle di vetro - Zona pellucida
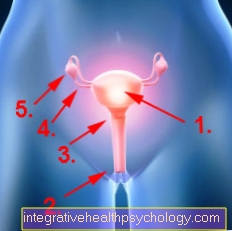
- Utero - utero
- Fodero - vagina
- Ovaio - ovaia
- Tube di Falloppio - Tuba uterina
- Corpi polari
È possibile trovare una panoramica di tutte le immagini Dr-Gumpert su: illustrazioni mediche
Maturazione dello sperma (spermatogenesi)
Anche le cellule germinali maschili sono soggette a meiosi, cosicché le cellule sessuali diploidi diventano aploidi (mezzo insieme di cromosomi). A differenza delle donne, la taogenesi degli spermatozoi si verifica solo all'inizio della pubertà e dura per tutta la vita.
Sotto l'influenza degli androgeni, ogni giorno circa 1 milione di spermatozoi vengono prodotti nei testicoli di uomini sessualmente maturi. Dagli spermatogoni si sviluppa lo spermatocita primario con cromosomi a due cromatidi e una serie diploide di cromosomi. Dopo la prima meiosi, lo spermatocita primario dà origine a due spermatociti secondari aploidi.
Dopo la seconda meiosi, due spermatociti secondari si sviluppano infine in quattro spermatidi aploidi con un set cromosomico aploide e cromosomi monocromatidi. Due spermatidi contengono ciascuno il cromosoma X, mentre gli altri due hanno il cromosoma Y.
Gli spermatidi maturano quindi in sperma (Spermatozoo) nel dotto epididimo (Condotto di Epididimydis) fuori.
Durante il rapporto (Convivenza) gli spermatozoi raggiungono la ghiandola prostatica attraverso il dotto epididimo (prostata) e insieme alle secrezioni ghiandolari della prostata e della ghiandola vescicolare formano l'eiaculato per l'eventuale fecondazione della cellula uovo. Questo viene espulso dall'uretra verso la volta vaginale.
L'eiaculato è un liquido alcalino, ricco di fruttosio e rappresenta l'ambiente ottimale per la motilità e la sopravvivenza dello spermatozoo. Lo spermatozoo è costituito dalla testa dello sperma con il materiale genetico in essa contenuto, dalla parte centrale mobile e dalla coda dello spermatozoo.
Processo di fecondazione e gravidanza
La fecondazione della cellula uovo descrive il processo che si verifica quando una cellula uovo matura e una cellula spermatica matura (spermatozoi) ha luogo. Da un punto di vista puramente medico, vi è un'unione di due semplici (aploidir) Cellule sessuali per formare una cellula uovo diploide (zigote) nella parte ampollare della tuba di Falloppio (Tubo) invece di.
Ci sono tre fasi nella fecondazione dell'uovo.
- Nella prima fase, lo spermatozoo penetra nel guscio più esterno (Corona radiata) della cellula uovo.
- Nella seconda fase il guscio interno (Zona pellucida) dissolto enzimaticamente dall'acrosoma.
- Nell'ultima fase, le membrane plasmatiche delle due cellule sessuali si fondono insieme.
Dopo che l'uovo è stato fecondato, la prima fase di sviluppo inizia dopo la fecondazione. Questo richiede da una a tre settimane e comporta la migrazione dell'uovo dal tubo verso l'utero. Inoltre, gli ovociti si impiantano nel rivestimento uterino (endometrio) all'inizio della neurulazione.
Il periodo embrionale inizia dopo lo sviluppo iniziale. Si estende dalla quarta all'ottava settimana di gravidanza ed è importante per determinare la posizione degli organi e la forma di base del corpo.
Dalla nona alla trentottesima settimana di gravidanza, la crescita degli organi e la maturazione sessuale avvengono nel periodo fetale.
Condizioni di fertilizzazione
Affinché avvenga la fecondazione vera e propria, lo sperma dell'uomo deve superare molti ostacoli per arrivare alla tuba di Falloppio.
Anche l'ambiente acido nella vagina riduce i 300-500 milioni di spermatozoi inizialmente presenti nell'eiaculato a 300.000.
Solo nella cervice (Zerviks) ci sono condizioni migliori per lo spermatozoo, perché lì, come nell'eiaculato, prevale un ambiente alcalino. I fili longitudinali nel muco cervicale sono utili per l'ulteriore movimento dello sperma. Lo sperma con malformazioni viene catturato dai fili in questo reticolo.
Un'altra parte dello sperma si deposita nelle rientranze (cripte) del canale cervicale e poi rilasciato di nuovo lentamente in seguito. Ulteriori spermatozoi vengono separati nel rivestimento uterino, in modo che circa 500-800 spermatozoi siano rimasti nell'area della tuba (tuba di Falloppio).
Mentre gli spermatozoi si fanno strada attraverso il tratto genitale femminile, attraversano la fase finale della loro maturazione (capacitazione). Gli enzimi di scissione nella testa dello sperma nell'area dell'acrosoma vengono attivati per penetrare nella cellula uovo dall'esterno.
Se una delle molte centinaia di spermatozoi riesce a penetrare completamente nella cellula uovo con i suoi due gusci, il passaggio nell'ovulo rimane bloccato per l'altro sperma. La reazione corticale dell'uovo provoca l'indurimento dello strato esterno e quindi previene la polispermia. Invasioni multiple di spermatozoi producono ovociti non vitali.
Non appena le membrane cellulari delle due cellule germinali si fondono insieme, i pronuclei si formano nello sperma e nella cellula uovo (pronucleo) con i cromosomi aploidi a cromatidi singoli.
Mentre l'ovocita secondario termina la sua seconda maturazione, lo sperma si trasforma nel pronucleo separandosi dalla coda dello sperma. L'unione di entrambi i nuclei aploidi è chiamata coniugazione. Il nucleo risultante dalla coniugazione è lo zigote.
Requisiti per l'impianto
Affinché lo zigote si sposti dalla tuba (tuba di Falloppio) al suo punto di impianto nell'utero, i muscoli del tubo devono contrarsi in direzione dell'utero.
Inoltre, c'è un flusso di fluido diretto verso l'utero e l'ictus ciliato. Nel corso del suo trasporto, la cellula uovo matura è soggetta alla divisione cellulare.
Fino all'ottava divisione cellulare si parla di cellula uovo onnipotente. Ciò significa che se una cellula dovesse staccarsi da questa struttura multicellulare, potrebbe diventare un organismo indipendente.
La cellula uovo raggiunge il rivestimento uterino nello stato di una blastocisti. Il trofoblasto si trova all'esterno e l'embrioblasto si trova nello spazio pieno di liquido all'interno. La differenziazione del trofoblasto è fondamentale affinché il rivestimento uterino accetti l'impianto delle singole cellule.