L'anestesia
Definizione di anestesia
L'anestesia è uno stato di incoscienza indotto artificialmente. L'anestesia è determinata dalla somministrazione di farmaci e viene utilizzata per questo terapeutico e o diagnostico Eseguire le misure senza provocare sensazioni di dolore.

Procedura per l'anestesia
Il processo di anestesia è diviso in tre fasi:
- Prepara il paziente all'anestesia
- Eseguire l'anestesia
- Svegliati dall'anestesia e follow-up.
La preparazione all'anestesia (la cosiddetta anestesia generale) include anche una discussione che l'anestesista conduce con il paziente prima dell'anestesia. Questo ha lo scopo di rivelare i possibili rischi per l'anestesia. Questi possono ad es. precedenti malattie del cuore o malattie dei polmoni. Vari valori del sangue come La coagulazione del sangue e la capacità del sangue di trasportare ossigeno (il cosiddetto livello di emoglobina) vengono verificate prima dell'anestesia. È importante che il paziente informi l'anestesista sulle allergie esistenti. Di particolare importanza sono: reazioni allergiche a determinati farmaci (ad es. Penicillina), allergie ai prodotti a base di soia e allergie ai cerotti. Se il contenuto dello stomaco del paziente scorre indietro (il cosiddetto reflusso), ad es. di notte, dovrebbe menzionarlo anche lui.
Potresti essere interessato anche a: Anestesia generale per un'operazione al dente del giudizio
Prima dell'operazione
Per garantire un sonno rilassato e adeguato la notte prima dell'intervento / anestesia, può essere prescritto un sonnifero. Di solito è una benzodiazepina come Tavor (lorazepam). Un altro farmaco può essere assunto immediatamente (ma almeno mezz'ora) prima dell'operazione per calmarsi. Anche questa è una benzodiazepina, solitamente Dormicum (midazolam). Anche se prima dell'operazione si deve osservare un severo divieto di mangiare, bere e fumare, le compresse possono essere assunte con pochi sorsi d'acqua.
Se c'è un'eccessiva paura dell'operazione, possono essere presi in anticipo anche medicinali omeopatici, se necessario alleviare l'ansia o influenzare positivamente il rischio di trombosi.
Leggi di più sull'argomento: Tavor Expedit
Preparazione per l'anestesia
L'anestesia deve essere pianificata individualmente. A tal fine, un colloquio preliminare con l'anestesista e il paziente avviene solitamente il giorno prima dell'intervento. Verrà chiarito se esistono determinate allergie o malattie pregresse e il paziente viene informato dei rischi. Quindi inizia la pianificazione effettiva dell'operazione.
L'anestesista decide il farmaco e il sistema di ventilazione. Poco prima dell'anestesia, ha luogo un discorso sulla sicurezza, in cui vengono richieste nuovamente informazioni importanti e si garantisce che sia il paziente giusto e l'operazione giusta.
Solo dopo queste discussioni inizia l'introduzione. I preparativi per l'anestesia vengono solitamente eseguiti da un'infermiera (spesso con formazione specialistica in anestesia e medicina di terapia intensiva). L'obiettivo principale della preparazione prima dell'anestesia è monitorare costantemente i segni vitali:
L'ECG deriva continuamente le azioni del cuore, un bracciale per la pressione sanguigna sulla parte superiore del braccio misura la pressione sanguigna, una clip sul dito fornisce un feedback continuo sul contenuto di ossigeno nel sangue.
Per poter iniettare farmaci e liquidi direttamente nel flusso sanguigno, è necessario prima perforare una vena per creare un accesso venoso permanente. Questo accade spesso su entrambi gli avambracci
Induzione dell'anestesia
L'induzione dell'anestesia descrive la preparazione all'anestesia e la garanzia delle funzioni respiratorie e circolatorie. Durante le operazioni, questa iniziazione avviene nella stanza antistante la sala operatoria e viene eseguita dall'anestesista o dall'anestesista. In caso di emergenza, tuttavia, questo può essere fatto anche per strada dal servizio di soccorso, ma questo è associato a maggiori rischi. Prima di tutto, al paziente viene fornito l'accesso venoso in modo che il farmaco possa essere somministrato e i monitor di monitoraggio siano collegati.
L'anestesista somministra gradualmente il farmaco anestetico. Il paziente cade in uno stato crepuscolare e si addormenta. Non appena la tua respirazione si interrompe, l'anestesista assume la ventilazione e protegge le vie aeree con un tubo di ventilazione nella trachea. La ventilazione può ora essere continuata dal ventilatore. Quando la preparazione è completa, il paziente viene spinto in sala operatoria e ulteriormente preparato per l'operazione.
L'induzione dell'anestesia inizia con la somministrazione di ossigeno puro, che il paziente inspira attraverso una maschera per alcuni minuti. Poiché i polmoni del paziente non si riempiono di ossigeno per un breve periodo dopo essersi addormentati a causa dell'anestetico, questa somministrazione di ossigeno puro funge da tampone.
Si parla di preossigenazione. In primo luogo, un forte analgesico viene iniettato attraverso la cannula endovenosa durante l'anestesia. Questo è un oppioide, spesso fentanil o sufentanil. L'effetto è inizialmente espresso da una certa sonnolenza e sonnolenza, generalmente percepita come piacevole. L'anestesista inietta quindi l'anestetico vero e proprio (il cosiddetto Ipnotico) - l'anestetico più comune è il propofol. Il sonno quindi si verifica in meno di un minuto. La respirazione viene ora rilevata dall'anestesista o dall'infermiera:
A tale scopo, l'aria viene pompata nei polmoni per mezzo di una sacca a pressione attraverso una maschera per la bocca e il naso. Se non ci sono difficoltà con questa forma di ventilazione, viene iniettato un cosiddetto miorilassante. Questo da un lato facilita l'intubazione che segue e, in molti casi, facilita anche l'operazione, in quanto i muscoli sono meno tesi. Per poter garantire la ventilazione meccanica durante l'anestesia per tutta la durata dell'intervento, ci sono generalmente due modi di pompare aria nei polmoni.
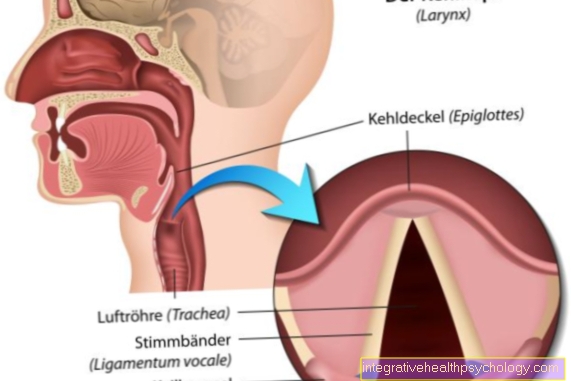
Da un lato, una cosiddetta maschera laringea, che chiude l'ingresso della trachea con un anello di gomma gonfiabile.
D'altra parte, un tubo di plastica (il cosiddetto. Tubo), che viene introdotto nella trachea mediante intubazione. Mentre la maschera laringea è più delicata sull'orofaringe, la ventilazione tramite un tubo offre una migliore protezione contro il contenuto dello stomaco che trabocca nei polmoni.
Maggiori informazioni sull'argomento su: Tipi di anestesia - quali ci sono? e anestesia per intubazione
Durante l'anestesia
Dopo il corretto posizionamento della maschera laringea o dell'intubazione, è importante mantenere il sonno (anestesia) durante l'operazione. A tale scopo, l'anestetico viene applicato continuamente tramite la cannula endovenosa (anche per lo più Propofol) o continuamente somministrato nei polmoni tramite il respiro. Nel primo caso si parla di TIVA (anestesia endovenosa totale), nel secondo caso di anestesia inalatoria. Gli anestetici per inalazione comunemente usati sono desflurane, sevoflurano e isoflurano. L'assenza di dolore è garantita dalla somministrazione ripetuta o continua dell'oppioide attraverso la cannula endovenosa.
Durante l'intero periodo di anestesia, l'anestesista controlla le funzioni vitali del paziente:
- respirazione
- Pressione sanguigna e
- Funzione cardiaca.
La profondità dell'anestesia può essere determinata controllando le onde cerebrali. Qui, gli elettrodi sulla fronte e sulla tempia vengono utilizzati per derivare le onde cerebrali e quindi la profondità del sonno (il cosiddetto monitoraggio BIS).
Durante la deviazione dell'anestesia, il paziente ricomincia a respirare in modo indipendente. In questo momento viene estratto il tubo o la maschera laringea.
Nelle ore successive all'anestesia o all'intervento vengono monitorati la pressione sanguigna, i livelli di ossigeno nel sangue e l'attività cardiaca. In ospedale, questo avviene nella cosiddetta sala di risveglio.
Deviazione dell'anestesia
La diversione anestetica è anche l'inizio della fase di risveglio.Per la maggior parte dei farmaci, è sufficiente attendere e interrompere ulteriori erogazioni per invertire l'effetto. L'anestesista di solito lo pianifica mentre osserva l'operazione, in modo che il recupero richieda solo poco tempo.
Alcuni farmaci possono anche essere disattivati da un antidoto. Funziona con gli oppioidi e alcuni rilassanti muscolari.
Quando l'anestetico svanisce, il corpo inizia gradualmente a controllare le proprie funzioni e inizia la propria respirazione. L'anestesista lo osserva e parla al paziente. Non appena la propria respirazione è sufficiente, il tubo di ventilazione viene estratto, cosa che spesso accade in sala operatoria. In rari casi, se la respirazione è insufficiente, è necessario posizionare un nuovo tubo di ventilazione.
Il paziente viene quindi portato in sala di risveglio, dove viene effettuato un ulteriore controllo delle funzioni corporee. L'anestesista accompagna la rimozione dell'anestesia per tutto il tempo, in modo che l'intervento sia possibile in caso di complicanze. In alcuni pazienti, l'eliminazione richiede molto più tempo, poiché la ripartizione dei farmaci non funziona altrettanto rapidamente per tutti.
Leggi tutto sull'argomento qui: Deviazione dell'anestesia - procedura, durata e rischi
È ora di svegliarsi
Il momento del risveglio inizia quando l'anestesia è esaurita e la concentrazione del farmaco nel sangue diminuisce. La respirazione indipendente inizia e gli occhi possono essere aperti su richiesta. Non appena il tubo di ventilazione viene rimosso, il paziente viene portato in sala di risveglio e continua a essere attentamente monitorato. B.
La coscienza si è risvegliata un po 'già in sala operatoria, ma ci vogliono alcune ore per svegliarsi. Effetti collaterali come nausea e vomito possono essere reagiti direttamente nella sala di risveglio e possono essere facilmente identificate anche complicazioni più gravi.
Dopo l'anestesia generale, si verifica spesso confusione, che viene utilizzata anche per definire l'ora in cui svegliarsi. Ciò termina quando la persona interessata è completamente orientata. Ciò significa che l'interessato deve conoscere il proprio nome, essere in grado di stimare la data e sapere dove si trova. Solo quando la persona interessata potrà rispondere in sicurezza a queste domande sarà trasferita al reparto normale.
Fanno eccezione gli interventi importanti con conseguente coma artificiale, che spesso vengono trasferiti direttamente nel reparto di terapia intensiva e sottoposti ad anestesia solo dopo che la loro salute si è stabilizzata.
Conseguenze dell'anestesia
L'anestesia generale mette sempre a dura prova il corpo e ha alcuni effetti collaterali. I farmaci anestetici agiscono centralmente e quindi sul cervello. Una conseguenza comune dell'anestesia è una leggera confusione dopo il risveglio. Nella maggior parte dei casi questo diminuirà dopo poche ore.
In alcune persone colpite, specialmente negli anziani, tuttavia, può svilupparsi delirio a lungo termine, che in casi estremi può portare a un bisogno permanente di cure.
Nei bambini, la confusione si manifesta spesso in urla e deliri, poiché non possono valutare la situazione. Inoltre, le persone spesso lamentano nausea e vomito dopo l'anestesia, poiché il corpo cerca di sbarazzarsi dei farmaci e le tossine normalmente entrano nel corpo attraverso il tratto gastrointestinale.
Qui puoi saperne di più su: Anestesia generale per bambini
Anche il mal di testa è un effetto collaterale relativamente comune dell'anestesia. Inoltre, la ventilazione può causare mal di gola e raucedine, poiché il tubo di ventilazione irrita la mucosa e le corde vocali. Alcuni malati lamentano anche perdita di capelli e disturbi del sonno, che possono anche essere attribuiti al farmaco forte. La maggior parte delle conseguenze si risolverà rapidamente senza ulteriori interventi.
Maggiori informazioni su quanto segue qui: Postumi dell'anestesia generale
Rischi e complicazioni dell'anestesia
Molte cose sono successe nella medicina moderna dall'inizio delle prime operazioni in anestesia. Tuttavia, i nuovi metodi non cambiano nulla sul fatto che l'anestesia in linea di principio non è innocua. Perché nonostante tutte le misure precauzionali e gli sviluppi degli ultimi decenni, l'anestesia rimane un intervento medico ad alto rischio, in cui non è possibile escludere completamente rischi e complicazioni. In tutto il mondo, negli Stati membri dell'Organizzazione mondiale della sanità, vengono eseguite circa 230 milioni di operazioni ogni anno utilizzando l'anestesia generale e il numero è in aumento. Con la quantità di operazioni coinvolte, le complicazioni sono inevitabili.
Le complicazioni che possono essere correlate all'anestesia sono state studiate negli studi. Uno studio europeo ha rilevato 0,69 decessi su 100.000 specificamente correlati a misure anestesiologiche. L'anestesia è una di queste misure.
Leggi di più sull'argomento: Paura dell'anestesia / anestesia generale
effetti
Nel complesso, il tasso di mortalità, ovvero la percentuale di persone che muoiono a causa dell'anestesia, è relativamente basso. Molto più alta è la proporzione di persone che muoiono per complicazioni durante l'intervento che non rientrano nel campo anestesiologico.
Uno studio degli Stati Uniti rivela la distribuzione percentuale dei motivi di morte nei pazienti. Secondo questo studio, il 46,6% del motivo principale per morire di anestesia è un sovradosaggio dell'anestetico. Subito dopo, il 42,5% dei decessi è dovuto agli effetti collaterali dell'anestetico. Secondo lo studio, solo il 3,6% dei decessi è correlato alla gravidanza. Nell'interpretare questi numeri, è necessario tenere presente che indicano le misure anestesiologiche come motivo della morte del paziente. Anche nei pazienti anziani o nelle persone con comorbidità rilevanti in cattive condizioni, i decessi sono nella fascia bassa (27 / 100.000 - 55 / 100.000).
A parte le rare morti, ci sono altre complicazioni che possono verificarsi con l'anestesia generale.
Rare complicazioni dell'anestesia sono lividi o forti emorragie, che possono derivare dall'iniezione di anestetici e che richiedono cure mediche. Le infezioni causate da un catetere esistente e che possono essere responsabili dell'insorgenza di sepsi, ad esempio, sono estremamente rare. Lo stesso vale per il danno ai nervi, che può diventare evidente dopo l'operazione sotto forma di intorpidimento, dolore e incapacità di muoversi.
Una complicazione più comune è il danno che può essere causato dal posizionamento durante l'operazione. Queste complicazioni di solito si manifestano sotto forma di paralisi temporanea e lievi danni alla pelle, che nella maggior parte dei casi regrediscono dopo pochi giorni. Come con la maggior parte dei farmaci, a volte si verificano reazioni allergiche con gli anestetici. Di solito, tuttavia, si verificano solo lievi reazioni allergiche, in rari casi uno shock allergico, che richiede un trattamento medico intensivo.
Raucedine, difficoltà a deglutire e consapevolezza
Una complicanza comune dopo l'operazione è la raucedine e la difficoltà a deglutire, che sono causate dall'intubazione e che nella maggior parte dei casi si risolvono da sole. L'intubazione può anche danneggiare i denti e persino provocare la perdita dei denti.
Una complicazione, che è una delle principali preoccupazioni di molte persone che stanno per sottoporsi ad anestesia, è che potrebbero notare l'operazione nonostante l'anestesia (medico: consapevolezza). Poiché una tale esperienza può avere gravi conseguenze psicologiche nel 10-30% dei casi, le preoccupazioni non sono infondate. Tuttavia, la frequenza con cui si verifica questo fenomeno è compresa tra lo 0,1% e lo 0,15%, che è molto bassa.
Nel complesso, le complicazioni potenzialmente letali che possono essere associate all'anestesia sono gratificantemente rare. Tuttavia, anche con le più moderne procedure anestesiologiche, le complicazioni non possono essere prevenute e in alcuni casi portano addirittura alla morte del paziente. Ciò è dovuto, tra l'altro, al fatto che oggigiorno si eseguono interventi su pazienti le cui condizioni generali possono essere classificate come sfavorevoli a causa di gravi patologie concomitanti. Se hai dubbi sulla necessità di anestesia generale prima di un'operazione, questo dovrebbe essere menzionato durante la consultazione dell'anestesia prima dell'operazione.
Ulteriori informazioni sugli argomenti: Effetti collaterali anestetici e complicazioni anestetiche
Effetti collaterali dell'anestesia
Gli effetti collaterali dell'anestesia possono manifestarsi in modi molto diversi e dipendere da molti altri fattori. Se si verificano complicazioni durante o dopo un'operazione, ciò non è necessariamente dovuto all'anestesia. Il rischio di complicanze durante l'anestesia si basa, tra le altre cose, su a causa di precedenti malattie del paziente e aumenta con l'età. I danni dopo la procedura o la mortalità causata dall'anestesia stessa sono valutati a una percentuale molto bassa.
Polmoni e vie aeree
I possibili problemi che possono sorgere includono la respirazione. Inizialmente, l'inserimento della sonda cava (Tubo) nella trachea come difficile se gonfiore o sanguinamento ostruiscono la vista delle strutture. Inoltre, può verificarsi la cosiddetta aspirazione, ovvero la penetrazione di corpi estranei come particelle di cibo soffocate o vomitate nelle vie aeree. In tal caso, questi possono essere trasferiti, il che significa un rischio acuto di soffocamento per il paziente, o successivamente causare polmonite. Tuttavia, l'aspirazione è raramente fatale, poiché i corpi estranei ingeriti vengono rimossi per via endoscopica e la successiva infiammazione può essere prevenuta con la terapia antibiotica.
Potresti anche essere interessato a questo argomento: Maschera l'anestesia
Se l'anestesia non è sufficientemente profonda o se le vie aeree sono troppo irritate dall'intubazione, può verificarsi un cosiddetto broncospasmo. I muscoli lisci delle pareti della trachea e dei bronchi istintivamente si contraggono, restringendo le vie aeree. Pazienti con malattie polmonari note (ad es. Asma, BPCO) rappresentano un gruppo particolarmente colpito dai farmaci miorilassanti o broncodilatatori e dalle maggiori pressioni di ventilazione forniscono sollievo.
A uno laringospasmo è quando i muscoli della laringe e della glottide sono chiusi. La respirazione non è più possibile e le conseguenze della mancanza di ossigeno sono minacciose. Questa complicanza è più probabile che si verifichi durante la deviazione dell'anestesia, cioè quando il tubo viene rimosso dalla trachea. Mediante la ventilazione con maschera è possibile somministrare ossigeno, rimuovere le secrezioni ostruenti e, in caso di emergenza, utilizzare un miorilassante che rilassa i muscoli della laringe.
Sistema cardiovascolare
Altre possibili complicazioni coinvolgono il sistema cardiovascolare. L'effetto dell'anestetico provoca, tra le altre cose, i vasi sanguigni si dilatano, il che può far diminuire la pressione sanguigna e il cuore batte meno. Sebbene questo fatto non sia molto importante per un paziente sano, un paziente indebolito con un sistema cardiovascolare preesistente può reagire molto fortemente ad esso. Un rapido calo della pressione sanguigna viene trattato con liquidi per aumentare il volume sanguigno e farmaci che restringono i vasi sanguigni. Eventuali aritmie cardiache che si verificano vengono trattate con sostanze appropriate (antiaritmici) riparato di nuovo. Occasionalmente vengono registrati extrasistoli individuali, cioè battiti cardiaci aggiuntivi in un ritmo normale, ma non sono motivo di preoccupazione. Gli attacchi di cuore durante la procedura hanno maggiori probabilità di verificarsi in pazienti con malattie cardiache. Nel peggiore dei casi, la conseguenza di stress chirurgico, mancanza di sangue e insufficiente apporto dei muscoli cardiaci può portare all'arresto cardiaco, che richiede misure di rianimazione immediate. Per mantenere il rischio di ciò il più basso possibile, si raccomanda un precedente trattamento farmacologico di pazienti precedentemente feriti e un monitoraggio regolare della pressione sanguigna.
problemi mentali
La condizione temuta da alcune persone durante un'operazione è la "veglia intraoperatoria“ (Consapevolezza), in cui il paziente ha quindi ricordi di parole o frasi o sensazioni come dolore, panico o paura. La frequenza è stimata allo 0,1-0,2% e nella maggior parte dei casi i ricordi esistenti non sono percepiti come stressanti. Gravi disturbi mentali come risultato di questa esperienza si verificano solo occasionalmente. Il rischio di un tale stato di veglia è aumentato con dosi inferiori di anestetici in relazione a eventuali malattie precedenti, protezione estesa delle vie aeree, somministrazione di miorilassanti, un difetto tecnico nell'apparecchiatura responsabile, ma anche da parte del paziente il precedente abuso di alcol, droghe o sonniferi. Per escludere possibili sistemi di monitoraggio della veglia sono già utilizzati, che registrano l'attività elettrica cerebrale e la capacità percettiva dell'udito.
Reazione allergica
Anche le reazioni allergiche sono considerate una possibile complicanza, ma raramente svolgono un ruolo. I miorilassanti sono la causa più comune, ma anche anestetici, antibiotici o guanti in lattice possono scatenare una reazione allergica. Questo può manifestarsi come semplice arrossamento della pelle, bronchi ristretti e shock anafilattico con conseguente collasso del sistema circolatorio. Il resto della procedura si limita alla rimozione dell'allergene scatenante e alla somministrazione di liquidi e farmaci per stabilizzare il paziente.
Nausea e vomito
Una complicanza temuta dell'anestesia è la nausea e il vomito dopo l'anestesia, poiché esiste il rischio di aspirazione (inalazione) del vomito. Se la saliva o il vomito vengono inalati, possono svilupparsi facilmente infezioni respiratorie e i pazienti devono essere monitorati e trattati. Gli incidenti sono diminuiti negli ultimi anni grazie a nuove tecniche e procedure mediche, ma possono ancora verificarsi oggi. I tassi di incidenza negli ultimi anni si sono aggirati intorno a un caso di aspirazione nel 2000-3000 interventi, con un numero di donne in gravidanza a 1/1000 leggermente superiore.
Ipertermia maligna
Una complicanza molto rara è la cosiddetta ipertermia maligna. Questa è una malattia ereditaria che compare per la prima volta quando viene somministrato un anestetico ed è considerata pericolosa per la vita. C'è un'eccessiva attivazione delle fibre muscolari, che consumano energia in modo incontrollato, che porta inevitabilmente ad un aumento dell'anidride carbonica, un aumento della temperatura e un'eccessiva acidificazione nell'organismo. I sintomi corrispondenti sono rigidità muscolare, palpitazioni e insufficienza metabolica e d'organo, che alla fine porta alla morte. Se si sospetta una tale predisposizione, è possibile eseguire dei test preventivamente o rinunciare alle sostanze scatenanti. In un'emergenza, "dantrolene“Usato, che ha abbassato la mortalità molto drasticamente negli ultimi anni.
Questa condizione gravemente pericolosa per la vita può essere risolta solo interrompendo immediatamente l'anestesia o sostituendo il farmaco causale. Altre misure includono il raffreddamento e uno stretto monitoraggio in terapia intensiva.
Ulteriori informazioni sugli argomenti: Effetti collaterali dell'anestesia e postumi dell'anestesia generale
Tipi di anestesia
L'anestesia generale può essere ottenuta in diversi modi. I vari tipi di anestesia di solito differiscono in base ai vari farmaci utilizzati. Non tutti i farmaci sono adatti per ogni paziente e per ogni procedura. La durata e il tipo di procedura sono decisivi, poiché esistono farmaci a breve e lunga durata d'azione.
Devono inoltre essere prese in considerazione eventuali intolleranze e allergie del paziente. Quando si tratta di farmaci, ad esempio, viene fatta una distinzione tra anestesia gassosa e anestesia endovenosa totale. Il primo non può essere utilizzato con un certo cambiamento genetico, poiché ciò può portare a ipertermia maligna. Un'altra distinzione è il tipo di ventilazione. Per procedure brevi, a volte è sufficiente la ventilazione con una maschera, mentre per procedure lunghe è necessario un tubo di ventilazione. L'anestesia generale può quindi essere variata con molte leve e deve essere pianificata individualmente, il che rende quasi impossibile una classificazione esatta in tipologie. Ciò rende l'anestesia di emergenza così pericolosa perché la pianificazione non può aver luogo.
anestetici
Un anestetico consiste di tre diversi tipi di farmaci, poiché è necessario controllare tre principali funzioni del corpo. Queste funzioni sono la coscienza, la percezione del dolore e la funzione muscolare.
Il primo gruppo di farmaci sono sonniferi o sedativi, che disattivano la coscienza. Questi includono, ad esempio, propofol, tiopentale ed etomidato.
Il secondo gruppo sono gli oppioidi, che disattivano la sensazione di dolore. Questi includono fentanil o ketamina, che hanno un effetto molto più forte della morfina.
L'ultimo gruppo di farmaci sono i miorilassanti.Questi dovrebbero disattivare il tuo uso personale dei muscoli in modo che la ventilazione e il movimento dei muscoli dall'esterno funzionino meglio. Esempi di miorilassanti sono la succinilcolina o il rocuronio.
La maggior parte dei farmaci anestetici viene somministrata direttamente attraverso il sangue, ma possono essere utilizzati anche gas anestetici. I gas anestetici più noti sono il sevoflurano o l'isoflurano.
Durante l'anestesia, l'anestesista può anche controllare le funzioni circolatorie con i farmaci. Non tutti i farmaci anestetici sono adatti per ogni paziente e ogni procedura, quindi l'anestesista deve pianificare un anestetico individualmente. L'anestesia di emergenza presenta quindi rischi significativamente maggiori rispetto agli interventi pianificati.
Anestesia con propofol
Il propofol è uno dei potenti sonniferi e sedativi e può quindi essere utilizzato per spegnere la coscienza. Il Propofol è esclusivamente ipnotico e non ha alcun effetto sulla sensazione di dolore.
L'effetto si verifica molto rapidamente e l'emivita nel sangue è breve, il che significa che un anestetico è possibile al minuto. Gli effetti collaterali gravi sono rari. La gravidanza o un'allergia alla soia sono motivi di esclusione dall'uso del propofol. Particolare cura deve essere prestata con i bambini.
Maggiori informazioni sull'argomento: Anestesia breve con propofol
Anestesia con CO2
Anestesia con CO2 normalmente non significa anestesia nel senso classico, che viene avviata da un anestesista, ma incoscienza profonda dovuta a troppa CO2 nel sangue. Questo può derivare dai processi propri del corpo così come da influenze esterne.
L'anestesia con CO2 che utilizza la CO2 del corpo può derivare da avvelenamento con farmaci o droghe, ma anche da una lesione al torace o dall'eccessivo sovrappeso. Ciò che queste tre cause hanno in comune è la diminuzione della respirazione e quindi un accumulo di CO2 nel sangue. Un'altra causa è la ventilazione artificiale scarsamente controllata. Ciò può essere causato da vari meccanismi di regolazione nel corpo, che hanno un effetto indesiderato sulla ventilazione.
L'elevata percentuale di ossigeno, in particolare, può influenzare le emissioni di CO2 del corpo attraverso diversi sistemi. L'avvelenamento esterno da CO2 può verificarsi a causa di incidenti. Esempi di ciò sono l'accumulo di CO2 nelle cantine di fermentazione o nei silos. Un'anestesia mirata con CO2 non viene utilizzata in medicina ed è nota solo dalla macellazione degli animali.
Gas anestetico
I gas anestetici, noti anche dal punto di vista medico come anestetici per inalazione, vengono utilizzati per indurre e mantenere l'anestesia generale. Lo scopo di questi farmaci è spegnere la coscienza, la percezione del dolore, i meccanismi riflessi e il rilassamento muscolare. Un altro effetto dei gas anestetici è un gap di memoria deliberatamente creato su tutto ciò che accade durante la somministrazione dei gas (amnesia).
Ci sono alcune sostanze diverse che vengono utilizzate come gas anestetico in Germania. Si può distinguere tra due gruppi di sostanze, che differiscono nel loro stato fisico a temperatura ambiente. Lo xeno e il protossido di azoto sono gassosi a temperatura ambiente, mentre i cosiddetti anestetici volatili sono in forma liquida e devono essere somministrati tramite un vaporizzatore. Gli agenti usuali in questo gruppo di sostanze sono isoflurano, sevoflurano e desflurano.
L'effetto del gas anestetico può essere basato su un alto livello di legame alle sostanze grasse (lipofilia). In questo modo i gas possono passare facilmente nel sangue dopo l'inalazione e la loro concentrazione può essere controllata in modo controllato. I gas si accumulano principalmente nei tessuti adiposi come il cervello. Questo è un vantaggio perché i meccanismi coscienti da controllare vengono controllati da lì e il gas anestetico agisce rapidamente. L'esatto meccanismo d'azione del gas anestetico non è completamente compreso. Tuttavia, vengono discusse e sospettate reazioni sulle pareti cellulari e sui canali ionici.
Nell'anestesia moderna, vengono solitamente utilizzati vari anestetici per ridurre al minimo gli effetti collaterali di una sostanza da un altro farmaco.
Gli effetti collaterali del gas anestetico non possono essere generalizzati, poiché differiscono da principio attivo a principio attivo. Ciò che tutte le sostanze hanno in comune, tuttavia, è che possono causare uno squilibrio metabolico pericoloso per la vita con un conseguente aumento della temperatura corporea (ipertermia maligna) come effetto collaterale. Nonostante la rarità di questo effetto collaterale, è una complicanza molto temuta di qualsiasi anestesia sotto anestetici per inalazione. Altri effetti collaterali sono il danno dose-dipendente al muscolo cardiaco, ai vasi sanguigni e alle vie aeree. Il danno epatico può anche essere causato dall'eliminazione nel fegato.
Il gas anestetico viene rimosso dal corpo espirando il gas una volta terminata l'operazione e il paziente deve essere nuovamente risvegliato.
Anestesia dal dentista
Anche l'anestesia e l'anestesia svolgono un ruolo importante in odontoiatria. Nel caso di interventi più ampi, che possono anche andare oltre i trattamenti dentali individuali, devono essere utilizzate procedure appropriate per garantire l'assenza di dolore. La necessità di anestesia può essere data anche da pazienti molto ansiosi che non vogliono sottoporsi a visita odontoiatrica o trattamenti minori mentre sono pienamente coscienti. Esistono diversi tipi di anestesia dentale. Quale di questi viene utilizzato viene deciso dalla procedura imminente e, se possibile, dalla richiesta del paziente. Viene fatta un'ampia distinzione tra anestesia locale, anestesia superficiale, sedazione e anestesia generale.
Anestesia locale
L'applicazione più comune dal dentista è l'anestesia locale. Questo è un anestetico locale che si svolge nell'area delle terminazioni nervose e non influisce sulla coscienza. L'anestetico viene iniettato nella posizione desiderata utilizzando una siringa. Nell'anestesia locale, viene fatta una distinzione tra anestesia di infiltrazione e anestesia di conduzione. L'anestesia intraligamentosa e intraossea sono subordinate.
Nell'anestesia da infiltrazione, la soluzione viene iniettata vicino alla radice del dente o sotto la mucosa. In questo modo, i singoli denti, l'osso circostante e la pelle sovrastante, ad es. Il rivestimento della bocca o la pelle del viso. Questa variante è particolarmente utilizzata nella mascella superiore.
Anestesia da conduzione
L'anestesia del circuito è una scelta popolare nell'area della mascella inferiore. L'anestetico locale viene posizionato vicino al tronco del nervo in modo da rendere l'intera area di rifornimento di questo nervo insensibile al dolore. Nella mascella inferiore questo di solito colpisce il "Nervo alveolare inferiorer “, liberamente tradotto come il nervo dei denti della mascella inferiore. Analogamente a questo, il cosiddetto nervo mascellare (Nervo mascellare) colpiti.
Se deve essere anestetizzato un solo dente, questo può essere fatto con quanto sopra metodo intraligamentario. In questo caso, il farmaco viene inserito direttamente nell'apparato di tenuta del dente alla radice e, per così dire, si fa strada attraverso l'osso fino alla punta della radice. Il tessuto circostante viene risparmiato.
Intraosseo, cioè Nelle ossa tra due radici dei denti, un anestetico locale viene somministrato raramente al giorno d'oggi, poiché l'aumento del rischio di infezione e la disponibilità di alternative migliori ne parlano.
Anestesia superficiale
L'anestesia superficiale è meno invasiva. Sotto forma di soluzioni di risciacquo, unguenti o spray, solo la mucosa orale superficiale è intorpidita. Questo metodo può essere utile per ridurre il dolore da puntura di un'eventuale successiva iniezione, particolarmente indicata nei bambini, o per piccoli trattamenti sulle gengive.
La sedazione
Un'altra alternativa è la sedazione. Il paziente viene trattato con sostanze calmanti (sedativo) principalmente in combinazione con antidolorifici (Sedazione analgesica) viene messo in un sonno crepuscolare in cui non sente né paura né dolore. L'amministrazione (applicazione) avviene attraverso le vene nel flusso sanguigno (endovenoso). Tuttavia, i sedativi hanno un effetto abituale e un potenziale di dipendenza a lungo termine. Inoltre, dopo la sedazione è prevedibile l'incapacità di guidare. Al contrario, l'anestesia generale è molto più complessa e comporta rischi maggiori. Il paziente deve essere ventilato artificialmente e costantemente monitorato durante la procedura. La fase di recupero dopo l'anestesia generale è più lunga e gli effetti collaterali come nausea e vomito non sono rari. Il tempo dopo il trattamento, in cui devi evitare di mangiare e bere, dipende in ultima analisi dalla procedura stessa e dalla forma di anestesia scelta. Questa misura precauzionale ha lo scopo di proteggere la cavità orale da lesioni e di prevenire l'ingestione di particelle di cibo o liquidi.
Leggi di più sull'argomento: Anestesia locale in odontoiatria
Dente del giudizio
L'anestesia generale non è assolutamente necessaria quando si rimuovono i denti del giudizio. Il desiderio di anestesia generale è solitamente causato dalla paura, ma ogni anestesia generale offre grandi rischi che sono sproporzionati.
Oltre ai normali rischi, aumenta il rischio di risanguinamento perché, a differenza dell'anestesia locale, non possono essere utilizzati farmaci vasocostrittori. Un vantaggio dell'anestesia è la capacità di rimuovere tutti e quattro i denti in un'unica operazione. La decisione finale sul tipo di anestesia deve essere presa congiuntamente dall'anestesista e dal paziente.
Puoi trovare ulteriori informazioni sull'argomento qui:
- Tirare il dente del giudizio in anestesia generale
- Anestesia dal dentista
Anestesia nei bambini
In Germania, i bambini fino all'età di 14 anni possono essere anestetizzati solo con il consenso dei genitori. Tra i 14 ei 18 anni, i bambini possono decidere autonomamente se sottoporsi o meno a un anestetico, a condizione che il medico curante non abbia dubbi sulla maturità del bambino. Poiché i bambini non possono essere visti come "piccoli adulti" da un punto di vista medico, ci sono una serie di caratteristiche speciali da considerare quando si utilizza l'anestesia. Inoltre, viene fatta una distinzione tra tre sottogruppi: neonati prematuri, neonati e bambini piccoli, bambini in età scolare e adolescenti. L'anestesista deve adattare i suoi strumenti e la dose di stupefacenti alle caratteristiche fisiche. Ad esempio, polmoni più piccoli e vie aeree strette, gittata cardiaca inferiore e un periodo di ritenzione più lungo per i farmaci nel corpo a causa delle funzioni epatiche e renali inferiori. Nel caso dei bambini in particolare, vengono utilizzati anche assorbenti e coperte riscaldanti o lampade riscaldanti, poiché si raffreddano abbastanza rapidamente a temperatura ambiente.
Leggi di più sull'argomento: Anestesia nei bambini
preparazione
I bambini dovrebbero anche digiunare prima dell'anestesia, ad es. l'ultima assunzione di cibo non deve essere inferiore a 6 ore prima, l'ultima assunzione di liquidi non inferiore a 2 ore. I neonati possono essere allattati fino a 4 ore prima. Nel caso in cui non venga data la sobrietà, c'è il "induzione a sequenza rapida"(RSI). I processi di induzione dell'anestesia endovenosa vengono modificati con l'obiettivo di un processo più veloce al fine di mantenere il più basso possibile il rischio di soffocamento sul contenuto dello stomaco. Se necessario gli avanzi possono essere rimossi attraverso un tubo gastrico. Nei bambini, oltre alla precedente somministrazione di ossigeno (Pre-ossigenazione) ventilazione moderata tra il rilassamento muscolare utilizzando i cosiddetti rilassanti e il successivo inserimento del tubo di ventilazione (Intubazione) è raccomandato quando i bambini diventano carenti di ossigeno prima degli adulti.
Induzione dell'anestesia
L'induzione all'inalazione è una forma popolare per i bambini piccoli. Il bambino respira l'anestetico (ad es. sevoflurano) attraverso una maschera, si addormenta e solo allora può essere inserita indolore una cannula venosa a permanenza. Questo metodo diventa rischioso se sorgono complicazioni durante la fase del sonno e non c'è ancora un accesso venoso attraverso il quale i farmaci possono essere somministrati rapidamente. In alternativa, induzione endovenosa (ad es. Con propofol), consigliato per bambini a partire dai 7 anni o con un peso di 25 kg. Anestetizzando in anticipo il sito di puntura (Lidocaina / cerotto contenente prilocaina o unguento) l'inserimento della cannula dovrebbe avvenire senza intoppi. L'induzione rettale può essere utilizzata per bambini molto piccoli e straordinariamente ansiosi. Il farmaco (methohexital) viene inserito nel retto del bambino. Non appena il bambino ha raggiunto il sonno, l'anestesia può essere continuata in altri modi. C'è anche la possibilità di induzione nasale o intramuscolare. In caso di induzione dell'anestesia nasale, il farmaco viene introdotto attraverso il naso da siringhe o nebulizzatori, il che promette un effetto rapido e affidabile. Nell'altro caso, il principio attivo viene iniettato direttamente in un muscolo. Al giorno d'oggi questo metodo è piuttosto un'eccezione e viene utilizzato principalmente nella medicina d'urgenza.
Se l'anestesia è stata avviata con successo, viene iniettato un miorilassante analogo ai pazienti adulti, che rilassa i muscoli e previene l'attivazione di riflessi protettivi come tosse, soffocamento e vomito mentre le vie aeree sono protette (Intubazione).
Anestesia durante una gastroscopia
Anche l'anestesia generale non è assolutamente necessaria per una gastroscopia. In alternativa, alla persona può essere somministrato un forte sedativo e la gola è intorpidita con uno spray. Per le persone che sono molto ansiose o che non possono lavorare correttamente, come i bambini, l'anestesia generale può essere utile o addirittura necessaria. Anche in questo caso i rischi dell'anestesia generale devono essere valutati rispetto ai benefici.
Anestesia e pillola
Fondamentalmente, non ci sono pericoli dalla pillola con anestesia generale, ma molti farmaci hanno un'influenza sull'efficacia della pillola. Poiché molti farmaci diversi vengono utilizzati nell'anestesia generale, non è possibile rispondere a questa domanda in modo generale.
Poiché potrebbe non essere garantita una contraccezione sicura, nelle prime settimane dopo l'anestesia devono essere utilizzate misure contraccettive aggiuntive. Per chiarire il singolo caso, contattare il medico curante.
Anestesia nonostante il raffreddore
Un raffreddore lieve di solito non è un ostacolo all'anestesia generale, ma l'anestesista deve decidere caso per caso. In caso di tosse, è necessario chiarire se la ventilazione può essere garantita durante l'anestesia. Si deve valutare se l'aumento del rischio con la ventilazione è più grave del posticipo dell'operazione.
Un leggero aumento della temperatura corporea non rappresenta automaticamente un ostacolo, ma va ricercata la causa dell'aumento della temperatura. Anche qui si deve valutare se il corpo può sopportare lo stress aggiuntivo dell'anestesia generale e se ha senso rimandare l'operazione.
Se hai la febbre, dovresti eseguire solo operazioni che non possono essere rimandate, poiché il corpo è già sotto forte stress. In caso di raffreddore, la questione se sia necessario rimandarlo è quindi sempre una decisione individuale.
Scopri di più sull'argomento: Anestesia nonostante il raffreddore
gravidanza
Durante la gravidanza, l'anestesia deve essere utilizzata solo per i casi assolutamente necessari e irreversibile Gli interventi vengono messi in discussione. L'anestesista responsabile deve essere informato su una gravidanza possibile o esistente come parte di ogni procedura di anestesia e spiegare completamente i rischi e le possibili complicazioni al paziente. Viene fatta una distinzione fondamentale tra la necessità di anestesia interventi ginecologici, come in Ostetricia, o per operazioni non ginecologiche a causa di malattie precedenti. Tranne il primo 2-3 settimane di gravidanza (SSW) l'uso di anestetici è particolarmente critico per il bambino fino alla 16a settimana di gravidanza.
Ci sono alcuni cambiamenti fisici che devono essere considerati nella procedura di anestesia in una paziente incinta. Ad esempio, una donna incinta si applica mai così sobrio, motivo per cui la ventilazione viene fornita solo tramite un tubo per intubazione e non tramite un Maschera di ventilazione può essere fatto per prevenire l'ingestione di vomito (aspirazione) impedire. Inoltre, va notato che i farmaci anestetici iniziano a funzionare prima e diminuiscono il loro effetto più rapidamente quando l'anestesia viene drenata. Salvaguardare le vie aeree può essere più difficile perché le mucose nelle donne in gravidanza sono meglio rifornite di sangue e lesioni minori causano sanguinamento più pesante. UN adeguato apporto di ossigeno è anche indispensabile per madre e figlio, per cui un eccesso di offerta può anche essere dannoso, poiché l'apporto di ossigeno al bambino è compromesso.
Inoltre, il Coagulabilità del sangue aumentato il rischio trombosi o embolie elevato. Il bambino è anche esposto a narcotici nel grembo materno, poiché questi sono attraverso il placenta e il cordone ombelicale entra nel flusso sanguigno del feto.Come l'anestesia generale, i rischi di complicazioni durante la gravidanza sono Aborti spontanei o nascite premature leggermente aumentato mentre a PDA (Anestesia epidurale), che viene spesso utilizzato per un parto indolore e di solito è ben tollerato. Le complicazioni che possono verificarsi durante un'epidurale includono più all'improvviso Abbassamento della pressione sanguigna, febbre o mal di testa nei giorni successivi da irritazione delle meningi nel canale spinale. Il calo della pressione sanguigna può essere contrastato dalle infusioni, che aumentano il volume del sangue in circolazione. Sulle sostanze vasocostrittori (vasopressori) dovrebbe essere evitato, poiché questi riducono il flusso sanguigno all'utero e possono quindi danneggiare il bambino.
Anestesia per gioco intestinale
Una colonscopia (Colonscopia) è utilizzato principalmente in studi medici specializzati (Gastroenterologo) o in regime ambulatoriale in ospedale. Durante l'esame, un endoscopio mobile viene inserito nell'ano e da lì spinto lungo l'intestino fino al passaggio nell'intestino tenue.
Questa procedura è generalmente associata a poco dolore, ma l'avanzamento dello strumento è spesso scomodo. Pertanto, se lo si desidera, al paziente può essere somministrato un sedativo (ad es. midazolam) spesso somministrato in combinazione con un analgesico come tramadolo tramite iniezione. Questa combinazione è nota come sedazione analgesica. Questo si manifesta come una sorta di sonno crepuscolare, durante il quale, tra le altre cose, A differenza dell'anestesia, non è necessaria alcuna ventilazione esterna. Ora viene utilizzata anche la cosiddetta anestesia breve con propofol.
L'esame è generalmente considerato sicuro e innocuo. Vale la pena ricordare, tuttavia, che la scelta della sedazione o dell'anestesia prima di una colonscopia aumenta notevolmente il rischio di complicanze, nonostante l'attento monitoraggio dei cosiddetti parametri vitali (es. Polso, saturazione di ossigeno, pressione sanguigna) dal personale medico. Se il farmaco utilizzato è scarsamente tollerato, di solito ha un impatto sul sistema cardiovascolare e sui polmoni. La decisione di utilizzare l'anestesia durante la colonscopia non deve quindi essere presa alla leggera e può ancora essere presa durante l'esame.
Leggi di più sull'argomento: Anestesia per una colonscopia