Insufficienza cardiaca e pressione sanguigna: qual è la connessione?
introduzione
L'insufficienza cardiaca (insufficienza cardiaca) e l'ipertensione sono principalmente malattie che colpiscono gli anziani (> 50 anni). Più della metà degli ultracinquantenni ne è colpita. Tuttavia, molti non conoscono la loro malattia da molto tempo, poiché la pressione sanguigna aumenta spesso lentamente nel corso degli anni, il cuore debole si sviluppa lentamente e il corpo può inizialmente adattarsi bene.
I sintomi spesso compaiono in ritardo o non sono percepiti come tali dalle persone colpite. Da valori> 120/80 si parla di aumento della pressione sanguigna. L'insufficienza cardiaca può svilupparsi nel tempo a causa di una pressione sanguigna scarsamente controllata.

Cause di insufficienza cardiaca e pressione sanguigna
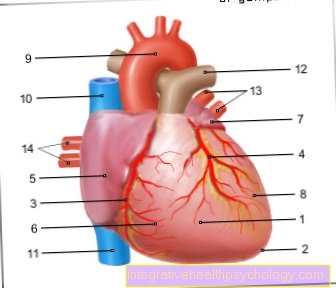
Le cause dell'insufficienza cardiaca sono molteplici. Si distingue tra disturbi funzionali durante la sistole, cioè la fase in cui il sangue viene espulso, e disturbi della diastole, in cui il sangue rifluisce nel cuore. La malattia coronarica (CHD) o un infarto possono limitare la capacità di pompaggio del muscolo cardiaco. È possibile espellere solo una piccola quantità di sangue per battito cardiaco.
Altre cause sono ostacoli nel percorso di drenaggio, ad es. Valvole cardiache troppo strette (stenosi della valvola aortica) o resistenza vascolare troppo alta, come nel caso della pressione alta. Le valvole cardiache che perdono consentono al sangue di rifluire nel cuore durante il battito cardiaco, il cosiddetto sangue del pendolo. Il cuore è permanentemente indebolito dall'aumento del volume del sangue. L'elasticità del muscolo cardiaco diminuisce con l'età, il che significa che meno sangue può fluire nel cuore durante la diastole (fase di riempimento) e quindi può essere espulso meno sangue.
Maggiori informazioni sull'argomento su: Insufficienza cardiaca
ipertensione
Con l'età, l'elasticità delle pareti vascolari diminuisce. Inoltre, il diametro del vaso diminuisce a causa dei depositi. Entrambi questi portano ad un aumento della pressione sanguigna. Il cuore deve ora pompare contro una maggiore resistenza. A lungo termine, non può produrre la normale capacità di pompaggio, meno sangue viene espulso nella circolazione e la gittata sistolica diminuisce.
Il cuore cerca reattivamente di compensare il calo aumentando la frequenza cardiaca. Ciò riduce il tempo in cui il muscolo cardiaco stesso viene rifornito di sangue. Il muscolo cardiaco riceve meno nutrienti e ossigeno, il che riduce ulteriormente le sue prestazioni. Allo stesso tempo, più acqua viene ritirata nel corpo attraverso i reni (riassorbimento) per compensare il basso volume sistolico. Questo a sua volta aumenta la pressione sanguigna. Si crea un circolo vizioso in cui l'insufficienza cardiaca e l'ipertensione hanno un effetto negativo l'una sull'altra.
Leggi anche l'articolo sull'argomento: Sintomi di ipertensione
Attacco di cuore
In caso di infarto, l'improvvisa chiusura delle arterie coronarie porta a un'acuta insufficienza del muscolo cardiaco retrostante. Le cellule del muscolo cardiaco sono molto suscettibili a un insufficiente apporto di ossigeno e muoiono rapidamente. A seconda della durata dell'occlusione e della dimensione del vaso interessato, parti piccole o grandi del muscolo cardiaco possono morire.
Il muscolo cardiaco non è in grado di rigenerarsi e si sviluppano cicatrici prive di funzione. Di conseguenza, il muscolo cardiaco può contrarsi più male nella fase di espulsione e allungarsi meno durante la fase di riempimento. Entrambi si traducono in una diminuzione della capacità di pompaggio.
Per ulteriori informazioni, vedere: Conseguenze di un attacco di cuore
Diagnosi di insufficienza cardiaca e pressione sanguigna
All'inizio della diagnosi viene eseguito un esame fisico. Malattie valvolari esistenti (costrizioni / stenosi o perdite / insufficienza delle valvole) possono essere riconosciute da soffi cardiaci.
I polmoni vengono anche monitorati per escludere ogni possibile accumulo di liquidi nei polmoni. La diagnosi di base è l'ecocardiografia, un'ecografia del cuore. È possibile valutare il movimento delle pareti cardiache e delle valvole. In questo modo è possibile identificare i disturbi del movimento della parete esistenti dovuti a una cicatrice da attacco cardiaco o valvole cardiache calcificate e ispessite. Inoltre, è possibile misurare lo spessore del muscolo cardiaco e il diametro delle camere cardiache. In questo modo si può valutare da un lato se il cuore destro o sinistro è più gravemente colpito e dall'altro se si tratta di un evento acuto o cronico.
Con un ulteriore esame Doppler, è possibile vedere il flusso sanguigno nel cuore e rivelare le valvole che perdono o il sangue del pendolo. Nel corso successivo, è possibile eseguire una radiografia del torace per mostrare l'entità della malattia. Per poter escludere l'ipertensione come causa, è necessaria una misurazione della pressione sanguigna a lungo termine per 24 ore.
Leggi di più sull'argomento: Questi test vengono eseguiti in caso di insufficienza cardiaca
Sintomi concomitanti
Man mano che il cuore diventa sempre più debole, il sangue che arriva al cuore non può continuare a essere pompato completamente. A seconda di quale parte del cuore è interessata, esegue il backup nel corpo o nei polmoni. Lì, l'acqua fuoriesce attraverso le pareti dei vasi nel tessuto, si sviluppano accumuli di acqua nelle gambe (edema delle gambe) o nei polmoni (edema polmonare).
Le persone colpite lamentano gambe pesanti e grassi, mancanza di respiro, tosse notturna e prestazioni ridotte. Una congestione nel fegato può causare dolore alla capsula epatica. Nella carenza, la congestione provoca nausea e perdita di appetito (gastrite da congestione). Può anche svilupparsi disfunzione renale. I sintomi aumentano con il progredire della malattia e sotto sforzo.
Questo articolo potrebbe interessarti anche: Sintomi di insufficienza cardiaca
Acqua nelle gambe
Con la cosiddetta insufficienza cardiaca destra, il muscolo cardiaco sul lato destro del cuore è particolarmente indebolito. È difficile che il sangue venga pompato nella circolazione polmonare dal ventricolo destro. Il riflusso si verifica davanti al cuore nella circolazione del corpo. Il sangue viene pressato attraverso le pareti dei vasi nel tessuto circostante. A causa della forza di gravità, il liquido si raccoglie nelle gambe.
La circonferenza delle gambe aumenta allo stesso modo su entrambi i lati e peggiora con il passare della giornata. Le gambe sono pesanti. La pelle è morbida e può essere ammaccata, lasciando un'ammaccatura che scompare solo dopo un po '. La pelle sopra le dita dei piedi, tuttavia, non è gonfia. Durante la notte, da sdraiati, l'acqua viene distribuita un po 'e una parte rifluisce nel sangue. È tipico qui che le persone colpite debbano urinare più frequentemente di notte.
Leggi di più sull'argomento: Edema alle gambe
Cuore da corsa
Negli adulti, il cuore normalmente batte 60-80 volte al minuto a riposo. Un cuore da corsa (tachicardia) viene utilizzato da una frequenza di 100 battiti al minuto. Se il cuore è debole, il cuore può pompare solo una quantità minore di sangue per battito. La circolazione sanguigna nel corpo e in tutti gli organi è ridotta.
Nelle fasi iniziali dell'insufficienza cardiaca, il corpo dispone di vari meccanismi di compensazione per mantenere la gittata cardiaca (la quantità di sangue pompata dal cuore al minuto). Attivando il sistema nervoso simpatico e rilasciando ormoni dello stress (catecolamine) come l'adrenalina e la noradrenalina, la frequenza cardiaca aumenta.Questo può migliorare la gittata cardiaca per un breve periodo. Le palpitazioni possono diventare molto fastidiose per le persone colpite e innescare stati di ansia. Per il cuore già indebolito, un aumento permanente della frequenza cardiaca è controproducente, poiché si stanca ulteriormente e peggiora la prognosi.
Leggi anche l'articolo sull'argomento: Sintomi del cuore da corsa
Terapia dell'insufficienza cardiaca e della pressione sanguigna
La terapia dipende dalla gravità dell'insufficienza cardiaca. La classificazione si basa su 4 gradi di gravità (stadi NYHA). In tutte le fasi, tuttavia, viene prima di tutto la terapia di base, composta da riduzione del peso, attività fisica (sport di resistenza leggera), un cambiamento nella dieta e una riduzione dell'assunzione di sale, nonché il divieto di nicotina e alcol.
Inoltre, i fattori di rischio devono essere identificati ed eliminati, ad es. Ipertensione, cardiopatia valvolare, disfunzione tiroidea, anemia o infarto. Dallo stadio 1, gli ACE inibitori (ad es. Ramipril) o i bloccanti AT1 (sartani) sono usati come farmaci di scelta.
Nelle fasi avanzate 2-4, possono essere utilizzati anche antagonisti dell'aldosterone come lo spironolattone o l'eplerenone.
L'edema alle gambe può anche essere migliorato in tutte le fasi con i diuretici. Il controllo quotidiano del peso e il controllo regolare degli elettroliti nel sangue sono essenziali qui. Se la frequenza cardiaca è troppo veloce, i beta-bloccanti possono anche integrare la terapia. In caso di aritmie cardiache gravi o volume di eiezione molto limitato, è possibile impiantare un defibrillatore (ICD) nel cuore. In casi estremamente gravi e in pazienti molto giovani, il trapianto di cuore può essere considerato come l'ultima opzione.
Scopri di più sull'argomento: Terapia per l'insufficienza cardiaca e pillole cardiache
Decorso della malattia
La malattia di solito inizia in modo insidioso. Nella fase 1, la persona colpita non ha sintomi, solo la malattia cardiaca può essere diagnosticata mediante eco cardiaca, ECG o una malattia sottostante esistente (malattia coronarica, infarto, ecc.). Se la malattia progredisce, si può osservare un calo delle prestazioni sotto maggiore stress. In ospedale, ai pazienti di solito viene chiesto quanti piani possono salire senza interruzioni. Nel corso successivo questo aumenta ulteriormente, così che il lavoro quotidiano è già difficile. Nell'ultima fase, i sintomi compaiono anche a riposo.
Qual è l'aspettativa di vita?
L'aspettativa di vita varia notevolmente a seconda dello stadio in cui viene riconosciuta la malattia e dell'efficacia della terapia. In generale, tuttavia, si deve dire che la prognosi è piuttosto negativa.
Statisticamente, il 50% sopravvive nei 5 anni successivi alla diagnosi. Farmaci come gli ACE-inibitori possono ora ridurre la mortalità complessiva del 25%. Il paziente stesso può anche migliorare la sua prognosi apportando cambiamenti costanti nello stile di vita e assumendo farmaci regolari. Tuttavia, la malattia non è curabile.
Ulteriori informazioni sull'argomento possono essere trovate su: Aspettativa di vita con insufficienza cardiaca