Trapianto di polmone
introduzione
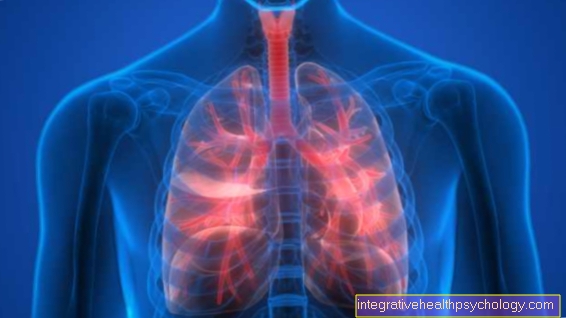
Il polmone (Pulmo) viene utilizzato per lo scambio di gas e la respirazione.
Poiché soddisfa così compiti vitali, un trapianto di polmone viene eseguito solo se nessun'altra terapia promette una cura.
A rigor di termini, il polmone è composto da 2 polmoni, uno destro e uno sinistro.
A seconda della gravità e dell'indicazione di un trapianto di polmone, vengono rimossi un polmone, entrambi i polmoni o diversi lobi polmonari e quindi viene inserito il polmone funzionante da un donatore.
Cause / indicazioni

Un trapianto di polmone viene utilizzato solo per malattie polmonari avanzate, poiché ogni trapianto comporta sempre un certo rischio.
Prima di farlo, è necessario assicurarsi che tutte le possibili terapie conservative non abbiano funzionato o non siano più efficaci.
Tuttavia, se il paziente soffre di mancanza di respiro a riposo (Dispnea) e se la sua aspettativa di vita senza trapianto è inferiore a 18 mesi, verrà eseguito un trapianto.
Esistono vari quadri clinici che possono portare a un trapianto di polmone.
Questi includono il
- Muscoviscidosi (Fibrosi cistica) con bronchiectasie bilaterali
- fibrosi polmonare idiopatica
- una malattia polmonare ostruttiva cronica (BPCO) con deficit di alfa-1 antitripsina
e - enfisema dei polmoni
ad esempio - ipertensione polmonare causata da difetti cardiaci
e - sarcoide.
Altre cause di un trapianto di polmone possono essere anche l'istiocitosi a cellule di Langerhans (Istiocitosi X), Linfangioleiomiomatosi o bronchiolite obliterante.
Tuttavia, è importante sapere che nessuna di queste malattie significa che è necessario un trapianto di polmone.
Piuttosto, il paziente deve essere analizzato sulla base dei suoi sintomi e dei valori di laboratorio per determinare se la terapia con farmaci può ancora portare al successo, se il danno è progredito troppo e la guarigione è impossibile o se ha ancora senso trapiantare un nuovo polmone perché il paziente guadagnerebbe così diversi anni di vita.
Ad esempio, ha un paziente con Fibrosi cistica solo una capacità relativa di un secondo del 30% (FEV1 = 30%), questa è sicuramente un'indicazione per un trapianto di polmone.
Per un paziente con a Broncopneumopatia cronica ostruttiva, che ha anche una capacità relativa di un secondo del 30%, può darsi che questo paziente non abbia bisogno di un trapianto di polmone, ma possa vivere bene con il farmaco corretto.
Questo esempio mostra che un trapianto di polmone deve sempre tenere conto di molti fattori diversi e che non esiste un valore specifico da cui si possa dire che un trapianto è assolutamente necessario.
Tuttavia, ci sono alcune caratteristiche quando un trapianto di polmone dovrebbe essere assolutamente considerato.
A questo scopo viene utilizzata una sessione di 6 o 12 minuti Test di camminata, in cui al paziente viene chiesto di correre il più lontano possibile nel tempo dato.
Un paziente che necessita di un trapianto di polmone sta mentendo solo in questo periodo circa 500 m laggiù lui senza fiato al minimo sforzo dispositivo.
Selezione del paziente
Spesso è difficile decidere quale paziente riceverà un trapianto di polmone e quale no. Per prima cosa, ce n'è uno forte Mancanza di polmoni da donatore e quindi il numero di trapianti possibili è molto limitato.
Tuttavia, un paziente deve soddisfare determinati criteri per essere idoneo per un trapianto di polmone.
Da un lato, è consentita l'età del paziente 65 anni non superare.
Ciò che è più importante oltre all'età è il Condizione generale del paziente.
Un paziente in buone condizioni generali, cioè a stato nutrizionale sano e uno psiche stabile ad esempio nessuna comorbidità è più adatto per un trapianto di polmone rispetto a una persona mentalmente instabile o una persona che ha già gravi problemi con altri organi.
Migliori sono le condizioni generali del paziente, maggiori sono le probabilità che le complicazioni dopo il trapianto siano sopravvissute bene e che ci siano reali possibilità di guarigione.
Se le condizioni generali del paziente peggiorano drammaticamente ancora e ancora, il che significa che il paziente deve andare ripetutamente in ospedale a causa di difficoltà respiratorie, ne ottiene sempre uno maggiore apporto di ossigeno, soffre di aumento Perdita di peso e lo ha sempre fatto problemi di cuore, allora è giunto il momento per uno Il trapianto di polmone è inevitabile diventa.
È quindi importante che il paziente sia adeguatamente informato sui possibili rischi e sul tempo imminente dopo l'operazione.
Ciò significa che il paziente deve essere consapevole che un trapianto è sempre con farmaci immunosoppressori in trattamento e che potrebbe aumentare dopo il trapianto di polmone nonostante il farmaco Reazioni di rigetto Puoi venire.
Inoltre, un trapianto di polmone non è sempre la chiave del successo e può anche accadere che, nonostante il trapianto, i polmoni non funzionino correttamente e il paziente possa aver bisogno di un altro trapianto di polmone.
Lista d'attesa
Un paziente e il suo pneumologo, specializzato in malattie polmonari, devono decidere di sottoporsi a un trapianto di polmone.
Una volta che la decisione è stata presa e il paziente è tutto criteri necessari soddisfatto, il paziente deve essere sempre disponibile, giorno e notte, tramite telefono o cellulare.
Il paziente lascia il proprio numero presso un centro trapianti.
Se si considera un polmone da donatore adatto, il paziente deve recarsi immediatamente in ospedale per sottoporsi all'intervento.
Il accessibilità costante è estremamente importante, altrimenti il paziente potrebbe perdere l'occasione di un nuovo polmone.
Controindicazioni
Non tutti i pazienti che desiderano un trapianto di polmone possono ottenerlo garantito. Uno dei motivi è il Mancanza di organi da donatoriD'altra parte, ci sono alcune controindicazioni per le quali si dovrebbe astenersi dal trapianto di polmone.
Ad esempio, una controindicazione è una Avvelenamento del sangue (sepsi).
Anche con uno Tumore ai polmoni Un trapianto di polmone non è raccomandato, poiché l'aspettativa di vita difficilmente può essere aumentata.
Disfunzione cronica di altri organi, come a Insufficienza renale o gravi danni al fegato può essere una controindicazione.
Probabilmente la controindicazione più grave è una Disturbi del sistema nervoso o uno grave malattia mentale.
Anche a uso intenso di droghe, alcol o nicotina può essere una controindicazione.
Poiché un trapianto è sempre associato all'immunosoppressione, lo sono anche malattie infettive croniche una controindicazione.
Il paziente con a batterio multi-resistenteper esempio. MRSA, infetto, un trapianto di polmone non può essere eseguito finché il paziente non è privo di germi.
Tempo di preparazione
Un trapianto di polmone è sempre con uno certo rischio collegato.
Per mantenere il rischio il più basso possibile, il paziente deve sottoporsi ad alcuni test prima del suo trapianto.
Prima di tutto, il Area toracica per mezzo di raggi X e Tomografia computerizzata (CT) esaminato attentamente.
Dopo dettagliato Test di funzionalità polmonare ed esami del cuore per mezzo di Ecocardiografia deve utilizzare anche la zona addominale Ecografia addominale deve essere attentamente esaminato.
Inoltre, il paziente deve Prelievo di sangue per escludere un tumore o un'infezione.
Ce n'è anche uno Esame del catetere cardiaco destro aggiunto, poiché è necessario analizzare le condizioni di pressione nei polmoni.
Inoltre, deve sempre esserci un file controllo psicologico in quanto un trapianto è sempre associato a un grande stress psicologico.
Quando tutti questi test ed esami sono stati completati, i risultati vengono inviati a un centro di trapianto polmonare e un team di medici decide quindi se è necessario un trapianto o quanto velocemente il paziente deve avere la possibilità di un nuovo polmone.
Poiché un polmone di solito non è disponibile immediatamente, il paziente deve rispondere ogni 3 mesi ad un esame di controllo presentarsi al centro trapianti.
Il trapianto

Quando sarà disponibile un polmone da donatore appropriato, il paziente verrà informato dal centro trapianti e dovrà evitare di mangiare e bere ulteriormente.
Una volta che il paziente è arrivato in ospedale, si decide se il polmone trapianto o se il paziente deve tornare a casa senza nuovi polmoni.
Se un paziente viene trapiantato, tuttavia, di solito viene portato direttamente in sala operatoria e al anestesia Viene avviato.
Di solito vengono trapiantati entrambi i polmoni, poiché un trapianto di un solo polmone spesso causa gravi infezioni nel "vecchio“Sorgono i polmoni.
Viene eseguita una sezione trasversale nel torace per rimuovere i polmoni. Quindi il polmone malato viene rimosso e viene inserito il nuovo polmone donatore. Prima il Bronchi polmonari e il Vene polmonari collegato al nuovo polmone, infine il Arterie polmonari.
Non appena il sangue può ricircolare, i polmoni dovrebbero iniziare a funzionare.
L'incisione viene chiusa e il paziente viene prima posizionato sul Unità di terapia intensiva ospitato.
La permanenza nel reparto di terapia intensiva non dovrebbe essere superiore a una settimana in circa il 15% di tutti i casi Tuttavia, sorgono complicazioni che si traducono in un soggiorno intensivo più lungo.
Nei casi non problematici, include dopo la permanenza nel reparto di terapia intensiva circa 3 settimane degenza ospedaliera stazionaria a cui il paziente fisioterapico è intensamente curato.
Dopo il trapianto, il paziente riceve farmaci immunosoppressori, l'unico prevenire il possibile rigetto dei polmoni dovrebbero.
Tuttavia, questi farmaci sopprimono il tutto sistema immunitario del paziente.
Pertanto, dopo un trapianto di polmone, i pazienti sono più inclini a Fungo- Virale o Malattie batteriche.
Per mantenerlo il più basso possibile, al paziente vengono somministrati anche farmaci per prevenire possibili infezioni. Così dovrebbe possibile rischio di infezione ridotto e il paziente ora ha la possibilità di una nuova vita più spensierata.
Figura polmoni

- Polmone destro -
Pulmodexter - Polmone sinistro -
Pulmo sinistro - Narice - Cavitas nasi
- Cavità orale - Cavitas oris
- Gola - Faringe
- Laringe - laringe
- Trachea (circa 20 cm) - Trachea
- Biforcazione della trachea -
Bifurcatio tracheae - Bronco principale destro -
Bronchus principalis dexter - Bronco principale sinistro -
Bronchus principalis sinistro - Punta del polmone - Apex pulmonis
- Lobo superiore - Lobo superiore
- Fessura polmonare inclinata -
Fissura obliqua - Lobo inferiore -
Lobo inferiore - Bordo inferiore del polmone -
Margo inferiore - Lobo medio -
Lobo medio
(solo sul polmone destro) - Polmone fessurato orizzontale
(tra lobo superiore e medio a destra) -
Fessura orizzontale
È possibile trovare una panoramica di tutte le immagini Dr-Gumpert su: illustrazioni mediche