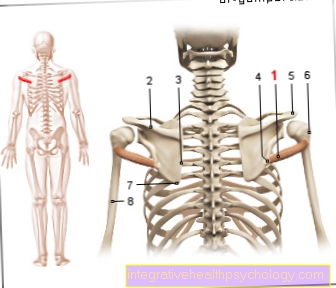
Sindrome S1
definizione
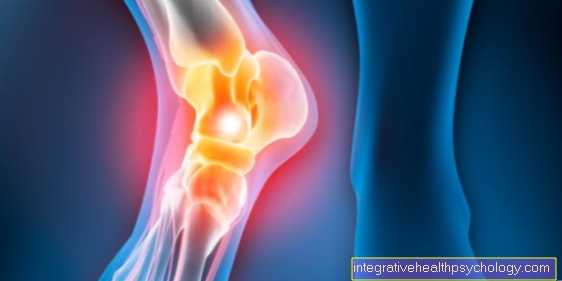
La sindrome S1 descrive un complesso di sintomi che derivano da irritazione o danno alla radice nervosa S1.
La causa più comune della sindrome S1 è un'ernia del disco nell'area della quinta vertebra lombare e della prima vertebra sacrale.
La sindrome S1 è associata a dolore, sensibilità ridotta e paralisi nell'area di rifornimento della radice nervosa, che si estende dai glutei al mignolo.
Generalmente questi disturbi sono noti come il tipico "dolore sciatico".
Leggi di più sull'argomento qui: Dolore al coccige: queste sono le cause

causa ultima
Ci sono varie cause che possono scatenare la sindrome S1.
In linea di principio, qualsiasi processo nella colonna vertebrale che possa portare a una riduzione dello spazio e alla costrizione delle radici nervose è una possibile causa di una sindrome S1.
Fondamentalmente, una sindrome S1 si verifica quando la radice del nervo S1 nella colonna vertebrale viene compressa.
Nella maggior parte dei casi si tratta di un'ernia del disco tra la quinta vertebra lombare (L5) e l'inizio del sacro (S1).
Sia una semplice protrusione del disco intervertebrale che l'emergere del nucleo gelatinoso dall'anello fibroso possono esercitare una pressione sulla radice del nervo e causare disagio.
Altre possibili cause di una sindrome S1 sono tumori benigni e maligni e cisti nell'area della colonna vertebrale o accumulo di liquidi, il cosiddetto edema, a seguito di infiammazione.
Un'altra possibilità è una tensione nell'area della neuroforamina.
Questa è un'apertura ossea nel corpo vertebrale attraverso la quale scorrono le fibre nervose.
Un restringimento di queste strutture può essere congenito o degenerativo.
Spesso, le neuroforamine ristrette sono un sintomo naturale di usura.
Puoi trovare ulteriori informazioni sull'argomento qui: Ernia del disco a livello L5 / S1
Ernia del disco L5 / S1
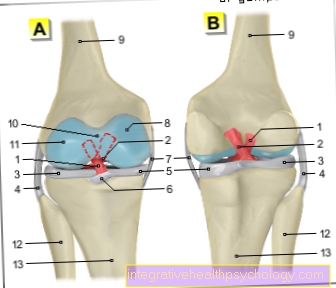
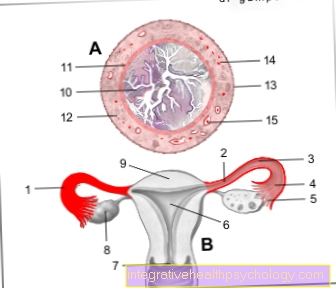
I dischi intervertebrali si trovano tra i corpi vertebrali e servono a tamponare il carico e la mobilità della colonna vertebrale. Nel caso di un'ernia del disco, parti del disco intervertebrale vengono spostate, di solito all'indietro e di lato. Di conseguenza, una o più radici nervose rimangono intrappolate ed emergono dal midollo spinale. Nel caso di un'ernia del disco a livello L5 / S1, la radice nervosa di S1 è solitamente interessata. A seconda della quantità di tessuto spostato e della direzione dello spostamento, possono essere colpite anche la radice del nervo L5 (sindrome L5) o entrambe le radici nervose. Questo viene quindi espresso in uno schema specifico dei sintomi risultanti.
Per maggiori informazioni visita la nostra pagina: Ernia del disco a livello L5 / S1
Appuntamento con uno specialista per un'ernia del disco?

Sarei felice di consigliarti!
Chi sono?
Il mio nome è Sono uno specialista in ortopedia e il fondatore di .
Vari programmi televisivi e mezzi di stampa riportano regolarmente il mio lavoro. Alla televisione delle risorse umane potete vedermi ogni 6 settimane in diretta su "Hallo Hessen".
Ma ora è abbastanza indicato ;-)
Un'ernia del disco è difficile da trattare. Da un lato è esposto a carichi meccanici elevati, dall'altro ha una grande mobilità.
Pertanto, il trattamento di un'ernia del disco richiede molta esperienza.
Lo scopo di qualsiasi trattamento è il trattamento senza intervento chirurgico.
Quale terapia ottiene i migliori risultati a lungo termine può essere determinata solo dopo aver esaminato tutte le informazioni (Esame, radiografia, ecografia, risonanza magnetica, ecc.) essere valutato.
Puoi trovarmi in:
- - il tuo chirurgo ortopedico
14
Francoforte sul Meno
Direttamente all'organizzazione dell'appuntamento online
Purtroppo al momento è possibile solo fissare un appuntamento con assicuratori sanitari privati. Spero nella tua comprensione!
Ulteriori informazioni su di me possono essere trovate presso il
Sintomi
Una sindrome S1 provoca disturbi caratteristici come dolore, sensibilità alterata e paralisi nell'area fornita dalla radice nervosa S1.
Un sintomo importante è il dolore.
Questi possono passare dalla parte bassa della schiena e dai glutei sulle cosce posteriori e sulla parte inferiore delle gambe, interessando il bordo laterale del piede e il mignolo.
Il dolore è spesso descritto come una scarica improvvisa e si verifica in molti malati a seconda dello stress.
Inoltre, in quest'area si possono spesso notare sensazioni anormali come formicolio, formicolio o intorpidimento.
Inoltre, i muscoli del polpaccio (muscolo tricipite sura), il muscolo bicipite femorale (muscolo bicipite femorale) e la parte inferiore delle gambe possono essere paralizzati.
Ciò si manifesta in una debolezza nell'abbassamento del piede e nell'incapacità di stare in piedi o camminare in punta di piedi.
Tipicamente, il riflesso del tendine d'Achille si spegne perché è causato da una contrazione muscolare del muscolo tricipite sura.
Dolore alla gamba
La sindrome S1 è spesso associata a dolore che si estende dalla parte bassa della schiena e dai glutei alla gamba.
Il dolore è localizzato all'esterno e nella parte posteriore della coscia e della parte inferiore della gamba.
Puoi tirare dal lato del piede fino al mignolo.
Il dolore viene solitamente descritto come un colpo improvviso e si verifica durante lo sforzo fisico.
Se c'è una compressione permanente della radice nervosa, ad esempio nel contesto di un neuroforamen ristretto o di un tumore, il dolore è solitamente permanente.
Dolore al tallone
La radice nervosa S1 fornisce aree dai glutei al mignolo e va dalla parte posteriore della parte inferiore della gamba sopra il tallone fino al bordo laterale del piede.
Il tallone è quindi fornito dalla radice nervosa S1 e può diventare sintomatico nella sindrome S1.
Il dolore al tallone è un possibile sintomo di questa condizione.
diagnosi
Per diagnosticare la sindrome S1, sono decisivi il preciso interrogatorio del medico e l'esame obiettivo. L'obiettivo principale delle domande è la classificazione precisa del dolore, nonché le indagini su altri sintomi, stress precedenti, incidenti e malattie note.
Durante la visita il medico pone particolare attenzione alle anomalie dell'andatura e dell'immagine statica e soprattutto alla deambulazione. Controlla anche la sensibilità della pelle per la diminuzione o, se necessario, la parestesia e testa il riflesso del tendine d'Achille. È possibile utilizzare immagini aggiuntive per rilevare e valutare con precisione un'ernia del disco.
Localizzazione sinistra / destra
In linea di principio, il corpo e soprattutto le estremità hanno un piano di costruzione molto simmetrico.
Questo vale anche per le radici dei nervi spinali, che emergono dal midollo spinale sullo stesso lato e tirano a destra ea sinistra nella rispettiva area di rifornimento.
Il confronto laterale può, tuttavia, rappresentare un importante criterio diagnostico e fornire ulteriori informazioni sull'esatta localizzazione e gravità della causa, in particolare un'ernia del disco.
Se i sintomi sono unilaterali, solo la radice del nervo sullo stesso lato è interessata dal restringimento o dall'irritazione.
Il confronto con il lato privo di sintomi può essere utilizzato durante l'esame per determinare l'entità dei reclami e per restringerli più precisamente.
Ad esempio, i tocchi vengono percepiti allo stesso modo su entrambi i lati o le sensazioni sul lato colpito sono indebolite?
Se i sintomi si verificano allo stesso modo in entrambe le estremità, la sindrome S1 è probabilmente basata su un'ernia del disco molto pronunciata e di grandi dimensioni o su processi che richiedono molto spazio come tumori o edema.
Test di Lasegue
Il segno di Lasègue viene utilizzato per esaminare le radici nervose L4, L5, S1, S2 e S3 e il nervo sciatico.
Il nervo sciatico, noto anche come nervo sciatico, nasce dalle radici nervose da L4 a S3.
Per eseguire il test, il paziente giace sulla schiena e il medico piega la gamba estesa del paziente all'altezza dell'anca.
Questa flessione fa allungare il nervo sciatico.
Un segno di Lasègue positivo è un dolore lancinante che si manifesta prima e / o durante l'esame a circa 70-80 ° di flessione.
Un segno di Lasègue positivo può indicare
- un'ernia del disco della colonna lombare
- un'infiammazione delle radici nervose
e o - una meningite
essere.
Un altro test: Test di Bragard
trattamento
Per la terapia della sindrome S1, di solito si cerca un principio di trattamento multimodale, cioè una combinazione di diverse opzioni terapeutiche.
La sindrome S1 è spesso basata su un'ernia del disco.
Questo di solito viene trattato in modo conservativo.
L'obiettivo di questa terapia è, ovviamente, prima di tutto il sollievo dal dolore.
Oltre alla somministrazione di antidolorifici, vengono utilizzate procedure come l'agopuntura, massaggi, applicazioni di calore o interventi minimamente invasivi come la terapia periradicolare (vedi sotto).
Tuttavia, altrettanto importante quanto il sollievo dal dolore acuto è rafforzare i muscoli della schiena per stabilizzare e alleviare la colonna vertebrale e per prevenire disturbi ricorrenti.
La fisioterapia e l'allenamento del movimento e del comportamento sono particolarmente adatti a questo.
È importante notare che il riposo o il riposo a letto tendono a peggiorare i sintomi piuttosto che a migliorarli.
Nei casi più gravi, possono essere necessarie operazioni in cui il segmento vertebrale interessato è esposto e le strutture restrittive, come il tessuto del disco o le parti ossee, vengono rimosse o viene sostituito l'intero disco.
Tuttavia, un'ernia del disco richiede raramente un intervento chirurgico.
Un'operazione è urgentemente indicata se si verifica una paralisi o un restringimento della neuroforamina è la causa dei sintomi.
È quindi consigliabile iniziare la fisioterapia e la terapia fisica quando iniziano i problemi alla schiena per evitare che i sintomi peggiorino e diventino cronici.
Questi esercizi possono aiutare
L'esercizio dei muscoli della schiena può aiutare ad alleviare i sintomi, soprattutto se un'ernia del disco è la causa della sindrome S1.
Si consiglia di rafforzare in modo specifico i muscoli della schiena per prevenire una cattiva postura causata da dolore e sintomi cronici.
Oltre agli esercizi, dovrebbe essere eseguita la terapia del dolore.
Possibili esercizi nella sindrome S1 sono il supporto del braccio con sollevamento di braccia e gambe, supporto dell'avambraccio (esercizio della plancia) e canottaggio.
Gli esercizi per addominali come gli addominali possono aiutare a stabilizzare il core.
È importante iniziare ad allenarsi dolcemente e aumentare gradualmente a un ritmo lento.
Se ti alleni troppo velocemente con troppo impegno, puoi danneggiare la schiena.
Bisogna stare particolarmente attenti quando ci si allena con i pesi.
Inoltre, gli esercizi di yoga, come il gatto, il cane e il cobra, sono ottimi per allungare la schiena.
Altri esercizi
Si consigliano esercizi che il paziente può fare da solo a casa dopo dettagliate istruzioni del medico o del terapista.
In definitiva, è bene mobilizzare la colonna vertebrale in tutte le direzioni di movimento e mantenere ciascuna posizione per almeno 30 secondi.
Tuttavia, non dovresti andare oltre il punto dolente, ma spostarti solo nella posizione in cui non senti dolore.
I movimenti includono avvicinare le spalle e le ginocchia (una flessione), piegare la schiena in una "schiena vuota" (un'estensione), inclinarsi lateralmente e ruotare mentre si flette allo stesso tempo.
Quest'ultimo può essere ottenuto girando il bacino di lato mentre si è sdraiati sulla schiena con le ginocchia sollevate.
Terapia periradicolare (PRT)
La terapia periradicolare è l'applicazione di un farmaco direttamente sulla radice nervosa interessata. A tale scopo, viene prima eseguita una diagnostica per immagini (MRT / TC) per poter valutare con precisione il corpo vertebrale interessato e la radice nervosa e per pianificare la guida della pugnalata. Quindi, con l'aiuto di un laser mirato, il sottile ago per iniezione viene portato il più vicino possibile alla radice del nervo e il farmaco viene iniettato.
Di solito una combinazione di un anestetico attivo localmente e uno steroide, ad es. Cortisone. Hanno un effetto antidolorifico da un lato e decongestionante e antinfiammatorio dall'altro, contrastando così l'irritazione delle radici nervose.
Leggi qui sul nostro sito: terapia periradicolare
Durata
La durata dei reclami può essere molto diversa. Un episodio grave acuto di solito dura alcuni giorni. A seconda della causa e del trattamento necessario, possono essere necessari 1-2 mesi prima che i sintomi siano completamente risolti.
Oltre a ciò, è necessario mantenere un esercizio sufficiente e uno stress delicato sulla schiena per contrastare i reclami ricorrenti.
Identificazione dei muscoli
Le radici nervose del midollo spinale costituiscono il punto di partenza di tutti i nervi che controllano e trasmettono sia il movimento dei muscoli che le sensazioni sulla pelle. Alcuni nervi possono quindi essere assegnati a ciascuna radice nervosa. Per ogni nervo, a sua volta, la sua rispettiva area target, nel senso dei singoli muscoli e aree della pelle, è nota in modo molto specifico.
Questi muscoli, che, se falliscono, indicano un danno a una particolare radice nervosa, sono chiamati muscoli di identificazione. Per la radice nervosa di S1, questi sono da un lato i muscoli del perone (Mm. Peronei) sulla parte inferiore della gamba e dall'altro i muscoli posteriori del polpaccio (M. triceps surae). Entrambi i gruppi muscolari vengono utilizzati per abbassare il piede e per punta la punta. Questi movimenti sono indeboliti nella sindrome S1 o addirittura falliscono completamente.





.jpg)







.jpg)