Cirrosi epatica
definizione

La cirrosi epatica è una malattia in cui è presente un tessuto connettivo e un rimodellamento nodulare del fegato. La cirrosi epatica di solito deriva dalla progressiva distruzione del tessuto epatico.
La distruzione del tessuto epatico sano può essere innescata da una varietà di fattori. I più importanti fattori scatenanti della cirrosi epatica includono epatite virale, danni al fegato tossici causati da alcol e droghe e malattie del fegato congenite, con l'epatite autoimmune che fa da apripista.
I rari fattori scatenanti della cirrosi epatica includono malattie come l'emocromatosi (malattia da accumulo di ferro), la malattia di Wilson (malattia da accumulo di rame) e la colangite sclerosante primaria. Di conseguenza, si possono distinguere le cause congenite e acquisite della cirrosi epatica. La cirrosi epatica costituisce l'ultima linea di malattie epatiche croniche e, in rari casi, acute. Ciò significa che il fegato non può più svolgere i suoi vari compiti e quindi importanti processi di disintossicazione e processi di sintesi non possono più essere eseguiti.
Il fegato è l'organo metabolico centrale del nostro corpo e svolge un gran numero di compiti diversi.
Tra i più importanti Funzioni del fegato appartenere:
- lo stoccaggio e la fornitura di glucosio,
- la produzione di proteine coagulanti (Fattori di coagulazione),
- il metabolismo dell'urea,
- la disintossicazione da farmaci e altre sostanze esogene,
- la produzione di acidi biliari e la produzione di albumina, la più importante proteina del sangue del corpo.
Con un pronunciato Cirrosi epatica tutte queste attività vengono interrotte. Il rimodellamento del tessuto connettivo del fegato può anche avere un effetto sul sistema cardiovascolare, poiché il sangue fuoriesce dall'intestino (Ciclo enteroepatico) si accumula davanti al fegato e quindi porta alla formazione di Vene varicose che potrebbe potenzialmente causare emorragie pericolose per la vita.

Cause di cirrosi epatica
Le cause della cirrosi epatica sono molteplici e possono essere suddivise in cause congenite da un lato e cause acquisite dall'altro.
Le cause acquisite sono di gran lunga le cause più comuni. La cirrosi epatica acquisita è solitamente il risultato di eventi infettivi come l'epatite. Il virus dell'epatite (A, B, C), in particolare l'epatite C a decorso prevalentemente cronico, danneggia a poco a poco il tessuto epatico sano, con conseguente perdita della funzionalità epatica.
Il fegato reagisce ai processi infiammatori cronici, cioè quelli che durano a lungo, con la formazione dei cosiddetti pseudolobuli e dei nodi rigenerati. I nodi rigenerativi sorgono quando il fegato cerca di ricostruire il tessuto epatico perduto per contrastare la perdita di funzionalità.
Leggi di più sull'argomento: Medicinali per l'epatite C.
Questi nodi rigenerati sono costituiti da tessuto connettivo resistente che indurisce il tessuto epatico e crea così la tipica superficie nodulare.Inoltre, la cirrosi epatica può essere causata da sostanze tossiche come droghe e alcol. La cirrosi epatica alcolica è la forma più comune di cirrosi nel mondo occidentale.
Ciò significa che oltre il 50% della cirrosi può essere ricondotto all'alcolismo.
La cirrosi di solito si verifica quando la capacità di disintossicazione del fegato è sopraffatta e vengono create tossine reattive che danneggiano il tessuto epatico. Un enzima contenente ferro chiamato citocromo P450 è responsabile della disintossicazione o del metabolismo dei farmaci. Alcuni farmaci riescono a spegnere questo enzima, il che porterebbe a una ridotta funzione di disintossicazione.
La cosiddetta cirrosi congestizia appartiene alle altre forme di cirrosi. Ciò è causato da un'insufficienza cardiaca destra. L'insufficienza cardiaca destra ha come conseguenza che il sangue davanti al cuore destro si accumula nel fegato e quindi il tessuto epatico viene compresso e distrutto. Tuttavia, questa forma si verifica solo molto tardi, poiché il cuore deve essere già stato molto danneggiato e questo di solito è associato a una malattia a lungo termine. Il fegato grasso è un'altra malattia del fegato che può portare alla cirrosi epatica. Ciò può verificarsi senza alcuna malattia precedente, ad es. Ad esempio, attraverso una cattiva alimentazione, ma può anche essere il risultato di anni di abuso di alcol. Altre malattie genetiche complesse, come la malattia da accumulo di ferro, possono anche portare alla cirrosi epatica.
Leggi di più sull'argomento: Insufficienza epatica e nutrizione nella cirrosi epatica.
Questi possono essere i sintomi di accompagnamento
La cirrosi epatica si basa su una malattia cronica del fegato ed è quindi associata a molti sintomi specifici del fegato.
Tipicamente, si verificano malfunzionamenti del fegato, che sono evidenti nel metabolismo e nelle molecole prodotte dal fegato.
Come conseguenza della cirrosi epatica e della conseguente disfunzione epatica, la produzione di fattori di coagulazione può essere ridotta, in modo che insorga una tendenza al sanguinamento.
Allo stesso tempo, i prodotti normalmente escreti dal fegato aumentano nell'organismo, provocando sintomi di avvelenamento come l'ingiallimento degli occhi (sclera) e della pelle. Nelle fasi avanzate, le sostanze si accumulano nel cervello e portano a quella che è nota come encefalopatia epatica.
Anche una congestione dei vasi epatici non è rara, quindi la pressione sanguigna inizialmente alta si verifica nei vasi del fegato.
Questo crea circuiti di bypass, che possono essere visti nelle ultime fasi della cirrosi epatica attraverso le cosiddette varici (vasi sanguigni spessi e di nuova formazione) sull'esofago e intorno all'ombelico, per esempio.
Anche un accumulo di sangue nella milza con un ingrossamento dell'organo si verifica frequentemente. L'ipertensione nei vasi epatici causa spesso ritenzione idrica nell'addome (ascite), che è ulteriormente aumentata dalla mancanza di produzione di proteine da parte del fegato. L'accumulo di bile nel fegato può anche causare problemi digestivi. Inoltre, la cirrosi epatica porta a un rimodellamento del tessuto connettivo del tessuto, in modo che il fegato si senta duro e nodoso.
Acqua nello stomaco
L'acqua nell'addome, chiamata anche ascite, è una tipica complicanza della cirrosi epatica.
Si verifica principalmente quando il fegato non produce più abbastanza proteine.
La proteina (specialmente l'albumina) è solitamente nel sangue e lì si lega il fluido a se stesso.
Se la concentrazione di albumina viene ridotta, meno fluido viene legato nei vasi in modo che fuoriesca nel tessuto.
Il processo è rafforzato dall'accumulo di sangue nei vasi epatici, in modo che il fluido possa facilmente fuoriuscire da lì nel tessuto.
prurito
Nella cirrosi epatica, il prurito è un tipico segno che le tossine si stanno accumulando nel corpo.
Quando la loro concentrazione aumenta notevolmente, si accumulano anche nella pelle.
Questo può essere visto sotto forma di ittero (il cosiddetto ittero), in cui la pelle diventa gialla a causa del pigmento del sangue che non si è scomposto.
Inoltre, c'è un prurito pronunciato causato da queste sostanze tossiche.
Dolore articolare nella cirrosi epatica
Il dolore alle articolazioni è anche il risultato della cirrosi epatica.
Tipicamente, il dolore articolare è associato a malattie autoimmuni del fegato.
Il corpo rivolge le sue cellule immunitarie contro se stesso.
In tal modo distrugge il fegato, che può causare cirrosi epatica e attacca anche le articolazioni.
Ma il dolore articolare può verificarsi anche con la cirrosi epatica non autoimmune.
Di solito sono il risultato di un accumulo di tossine che si depositano nelle articolazioni.
Mal di schiena nella cirrosi epatica
Con la cirrosi epatica, il mal di schiena può insorgere a causa dell'espansione della capsula epatica.
All'inizio della cirrosi, l'organo si ingrandisce, il che può portare allo stiramento della capsula e successivamente al dolore allo stiramento della capsula che può irradiarsi nella schiena.
Nelle fasi successive, l'ascite massiccia (il pronunciato accumulo di acqua nell'addome) può anche causare dolore alla schiena.
Alitosi nella cirrosi epatica
L'alitosi nella cirrosi epatica ha un odore tipicamente dolce ed è anche dovuto alle ridotte prestazioni metaboliche del fegato.
Di conseguenza, si accumulano varie tossine, alcune delle quali vengono ora escrete attraverso il respiro e quindi causano l'alitosi.
Dolore da cirrosi
Il dolore non si verifica necessariamente nel contesto della cirrosi epatica.
Le cellule del fegato stesse, che muoiono nella cirrosi, non hanno cellule nervose che conducono il dolore e quindi non possono innescare stimoli dolorosi nel cervello.
Il dolore si verifica principalmente quando il fegato si ingrandisce come un intero organo.
Si verifica un dolore addominale superiore diffuso.
Altre complicazioni, come il sanguinamento da bypass e l'ascite, possono anche causare dolore.
Si prega di leggere il seguente articolo: Antidolorifici per malattie del fegato
Qual è il decorso della malattia?
La cirrosi epatica di solito dura diversi anni.
A causa di varie sostanze che danneggiano il fegato (farmaci, alcol, droghe, grasso), il fegato diventa inizialmente grasso.
Nella maggior parte dei casi, questo può ancora essere annullato se le sostanze trigger vengono adeguatamente eliminate.
Se ciò non riesce, inizia il rimodellamento del tessuto connettivo del fegato, che diventa lentamente evidente sotto forma di cirrosi epatica.
Prima di tutto, il fegato si ingrandisce (di solito con il tessuto adiposo dell'organo).
Vi è un deterioramento delle prestazioni di sintesi, la funzione di coagulazione diminuisce gradualmente e si accumulano prodotti di decomposizione del sangue.
Anche la produzione di proteine viene ridotta, in modo che nel tempo venga trattenuta sempre più acqua nello stomaco.
L'aumentato accumulo di prodotti metabolici tossici porta anche al coinvolgimento del cervello negli stadi avanzati, la cosiddetta encefalopatia.
Nella fase finale, il fegato è di nuovo piccolo e nodulare, c'è poca coagulazione, ci sono molti circuiti di bypass nel fegato e le prestazioni cognitive diminuiscono a causa del coinvolgimento del cervello.
Continua a leggere sotto:
- Questi sono i sintomi della cirrosi epatica
- Fasi della cirrosi epatica
Frequenza / epidemiologia
L'incidenza (occorrenza) nel mondo occidentale è approssimativamente 250 per 100.000 abitanti all'anno, ed è circa due volte più comune negli uomini che nelle donne.
La diagnosi di cirrosi epatica
Cosa vedi nell'emocromo?
La cirrosi epatica è mostrata nell'emocromo da un lato da valori epatici specifici.
Le cosiddette transaminasi (ALT e AST) sono aumentate.
Anche GLDH, fosfatasi alcalina e gamma-GT sono solitamente elevati.
A causa del blocco biliare, i pigmenti del sangue non possono essere escreti a sufficienza, in modo da aumentare la bilirubina nel sangue.
Se la disintossicazione attraverso il fegato non è più sufficiente, può aumentare anche il livello di ammoniaca nel sangue.
Inoltre, il disturbo della sintesi nel fegato diventa evidente attraverso valori di coagulazione ridotti.
La proteina totale nel sangue, specialmente l'albumina, diminuisce.
Per ulteriori informazioni sui cambiamenti nei valori del sangue nella cirrosi epatica, vedere:
Ecco come cambiano i valori del sangue nella cirrosi epatica
Cosa vedi negli ultrasuoni?
All'ecografia, il fegato appare irregolare e nodoso.
Inoltre, la forma dell'organo cambia in modo che l'angolo altrimenti acuto del fegato sia arrotondato.
Il tessuto epatico stesso si manifesta con alterazioni del tessuto connettivo, che sono mostrate da disomogeneità (diverse strutture di densità dell'eco).
Nella cirrosi, il fegato viene solitamente ingrandito all'inizio, poi l'organo si contrae, in modo che il fegato si rimpicciolisce.
Nelle fasi avanzate, le complicanze della cirrosi epatica possono anche essere viste agli ultrasuoni.
Ciò porta a un numero ridotto di piccole vene epatiche, mentre il vaso epatico più grande (vena porta) appare ingrandito.
Inoltre, la ritenzione idrica nell'addome (ascite) può essere diagnosticata bene con l'aiuto degli ultrasuoni.
Riesci a sentire la cirrosi epatica?
La cirrosi epatica può essere avvertita bene all'esame obiettivo.
Il fegato è solitamente nascosto sotto l'arco costale destro ed è palpabile al massimo sul bordo quando si espira completamente.
La cirrosi epatica inizialmente ingrandisce l'organo in modo che il fegato sia più facile da sentire.
Il fegato si sente anche nodoso e irregolare a causa del rimodellamento del tessuto connettivo.
Può anche diventare evidente un indurimento della superficie.
Nelle fasi successive, il fegato si restringe di nuovo, rendendo difficile sentire l'organo.
Terapia / trattamento della cirrosi epatica
La terapia generale per la cirrosi epatica consiste inizialmente nella riduzione dei fattori di rischio.
I farmaci dannosi per il fegato devono essere sospesi.
Anche le sostanze nocive come l'alcol sono vietate nella cirrosi epatica.
Se la pressione nei vasi epatici è già aumentata, la terapia diuretica con pastiglie d'acqua può abbassare la pressione.
I beta-bloccanti possono essere usati anche per trattare la pressione.
Inoltre, i fattori della coagulazione devono essere somministrati a livello medico per prevenire un sanguinamento eccessivo.
Ciò include anche una sostituzione della vitamina K, necessaria per la formazione di alcuni fattori di coagulazione.
Interventalmente, l'accumulo di acqua nell'addome può essere alleviato mediante una puntura.
Anche complicazioni come il sanguinamento nei circuiti di bypass devono essere trattate in modo interventistico.
Maggiori informazioni sull'argomento su: Pungere l'acqua nell'addome
Queste varici possono, ad esempio, sanguinare nell'esofago e causare perdite di sangue pericolose per la vita.
Potrebbe essere necessario fermare l'emorragia mediante terapia interventistica.
L'ultima opzione per il trattamento della malattia è un trapianto di fegato.
Impara anche come entrare in lista d'attesa per un trapianto di fegato:
Il trapianto di fegato: indicazioni, costi e lista d'attesa
Aspettativa di vita nella cirrosi epatica
L'aspettativa di vita dipende dallo stadio della cirrosi epatica.
Nello stadio A con solo lievi insufficienze nella funzionalità epatica, il tasso di sopravvivenza è quasi normale.
Nello stadio più alto, lo stadio C (stadio finale della cirrosi epatica), solo una persona su tre sopravvive per un anno intero.
L'eccezione sono coloro che possono essere curati con un trapianto di fegato.
Leggi tutto sul trapianto di fegato nel seguente articolo:
Il trapianto di fegato: indicazioni, costi e lista d'attesa
Conseguenze della cirrosi epatica
Le conseguenze della cirrosi epatica sono inizialmente evidenti attraverso un accumulo di varie tossine e una ridotta capacità di sintesi del fegato ei conseguenti disturbi della coagulazione.
Due gravi conseguenze della cirrosi epatica sono l'encefalopatia epatica (il cervello è colpito) e la sindrome epatorenale (il rene è colpito).
Nell'encefalopatia epatica, le tossine come l'ammoniaca si accumulano nel cervello.
Possono verificarsi disturbi della coscienza e persino coma, che possono essere aggravati da un deterioramento della funzionalità epatica, nonché da indigestione, perdita di liquidi e infezioni.
La terapia consiste nella somministrazione di ornitina aspartato, che può aumentare la disintossicazione dell'ammoniaca.
Nel caso della sindrome epatorenale, si verifica una disfunzione renale, che è causata dallo scarso flusso sanguigno ai reni a causa della disfunzione epatica.
Anche qui la perdita di liquidi, i disturbi digestivi e le infezioni sono le cause più comuni di deterioramento acuto.
Tipicamente, i valori renali, come la creatinina, aumentano, portando a insufficienza renale acuta con escrezione urinaria significativamente ridotta o assente.
La cirrosi epatica può essere curata?
La cirrosi del fegato stesso di solito non è più curabile.
Tuttavia, le fasi preliminari della malattia (fegato grasso) possono ancora essere invertite.
I primi processi di rimodellamento sono causati da sostanze che danneggiano il fegato come farmaci, droghe, alcol e consumo eccessivo di grassi.
Il fegato grasso risultante è un cambiamento reversibile (reversibile) nel tessuto epatico e può essere curato facendo a meno delle sostanze menzionate.
Non appena avviene il rimodellamento del tessuto connettivo del tessuto, il processo non è più reversibile e si parla di cirrosi epatica.
L'unica "cura" è un trapianto di fegato.
Quando hai bisogno di un trapianto di fegato?
Un trapianto di fegato è l'unico modo per curare la cirrosi e viene eseguito nelle fasi più avanzate della cirrosi se un organo è disponibile.
A tal fine viene utilizzato un valore in punti, il cosiddetto punteggio MELD.
Questo calcola un'approssimazione per la funzione residua del fegato dalla concentrazione di bilirubina, creatinina (valore renale) e INR (valore della coagulazione) e può usarla per valutare l'urgenza di un trapianto di fegato.
Puoi trovare maggiori informazioni sul trapianto di fegato su:
Trapianto di fegato: indicazioni, procedura e costi
Questo è l'aspetto della cirrosi epatica allo stadio terminale
Nella fase finale, la cirrosi epatica è caratterizzata da una moltitudine di disturbi.
C'è una quantità significativamente ridotta di proteine che viene ancora prodotta nel fegato.
Ciò si traduce in una forte tendenza all'edema con ritenzione idrica alle estremità (soprattutto le gambe) e all'addome (ascite).
Inoltre, la concentrazione di prodotti di decomposizione del sangue aumenta continuamente.
C'è un accumulo di bilirubina, in modo che la pelle diventi gialla (il cosiddetto ittero).
Questo spesso porta a sintomi come prurito.
Inoltre, la capacità di sintesi del fegato diminuisce nella fase finale in modo che i fattori di coagulazione non siano più disponibili in quantità sufficienti.
Questo porta rapidamente a un sanguinamento esteso.
Inoltre, poiché i vasi nel fegato sono congestionati e di conseguenza si formano ampi circuiti ambientali, il danno a questi vasi in combinazione con una scarsa coagulazione può portare a sanguinamento potenzialmente letale.
Inoltre, le tossine come l'ammoniaca si accumulano a causa dello scarso metabolismo.
Questi entrano nel cervello e portano all'encefalopatia epatica.
Quali sono i segni della pelle del fegato?
Nella cirrosi epatica, la perdita di funzionalità epatica causa i cosiddetti segni della pelle del fegato.
Questi includono il labbro laccato e la lingua laccata, dove le aree colpite brillano particolarmente bene.
Vasi sottili superficiali compaiono sul tronco, si parla di teleangectasia e ragno nevi.
Intorno all'ombelico, le vene superficiali possono allargarsi come circuiti di bypass; nella sua forma pronunciata, questo si presenta come la caput medusae.
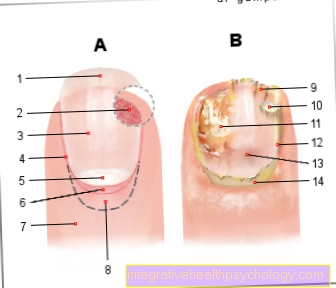
Un'eruzione cutanea si sviluppa sui palmi delle mani, le unghie diventano bianco latte.
Cos'è la ginecomastia?
La ginecomastia è un seno ingrossato negli uomini.
Nel contesto della cirrosi epatica, gli ormoni femminili sono spesso prodotti anche negli uomini.
Questo può essere evidente, tra le altre cose, nella crescita del seno.
In genere, la ginecomastia si verifica su entrambi i lati perché è innescata ormonalmente e non si basa su disturbi funzionali locali.
Puoi scoprire come viene trattata la ginecomastia qui:
Ginecomastia: come viene trattata!
Ittero nella cirrosi epatica
L'ittero (ittero) è uno dei primi segni di disfunzione epatica.
L'accumulo di prodotti di degradazione dell'emoglobina pigmentata del sangue fa diventare gialli gli occhi (sclera) e la pelle.
L'ittero è tipicamente accompagnato da prurito, dovuto anche all'accumulo di bilirubina.
Disturbo della coagulazione nella cirrosi epatica
Il disturbo della coagulazione nella cirrosi epatica è dovuto ad una ridotta produzione dei fattori della coagulazione.
In particolare, nel fegato si formano i fattori della coagulazione II, VII, IX e X dipendenti dalla vitamina K.
Se c'è una ridotta produzione di sintesi a causa della cirrosi epatica, la concentrazione di questi fattori di coagulazione nel sangue diminuisce e si verifica un disturbo della coagulazione. Questo può essere evidente attraverso un'emorragia estesa a causa di un trauma minore.
Quanto è alto il rischio che la cirrosi epatica si trasformi in cancro al fegato?
La cirrosi epatica è un'irritazione cronica delle cellule del fegato.
In genere, questo inizialmente porta il fegato a provare a rigenerarsi creando nuove cellule.
Più spesso le cellule devono essere rigenerate e / o riparate, più è probabile che qualcosa vada storto.
Questo può portare a una cellula di cancro al fegato che si sviluppa in un tumore in piena regola.
Più avanzata è la cirrosi epatica, maggiore è il rischio che la cirrosi epatica si sviluppi in cancro al fegato.
Quali sono i sintomi del cancro al fegato? Leggi il nostro articolo su questo:
Sintomi di cancro al fegato
storia
La prima descrizione di un fegato cirrotico è apparsa in un disegno di Leonardo Da Vinci dal 1508 a Firenze. Il disegno era basato su un'autopsia in cui doveva essere sottolineata l'anatomia vascolare del fegato.
Emergenza della malattia
Come accennato in precedenza, le cause della cirrosi epatica sono molto diverse. La causa più comune nei paesi industrializzati, con circa il 50% di cirrosi, è l'abuso di alcol.
La seconda causa più comune di cirrosi è riservata all'epatite. La frequenza qui è intorno al 20-25%. L'epatite C è la forma di epatite che più frequentemente porta alla cirrosi epatica, poiché l'epatite C è cronica nell'85% dei casi e quindi il tessuto epatico viene distrutto nel corso di decenni.
Nei paesi in via di sviluppo, le cause della cirrosi sono chiaramente invertite. Qui, oltre il 90% della cirrosi è il risultato dell'epatite.
Ciò può essere principalmente spiegato dalla scarsa igiene. A livello cellulare c'è la cosiddetta necrosi delle cellule epatiche.
La necrosi descrive un processo in cui le cellule vengono danneggiate in modo irreversibile.
Queste necrosi cellulari sono causate da virus o veleni. La distruzione delle cellule epatiche fa sì che il sistema immunitario, con le sue numerose cellule, venga attivato tramite sostanze messaggere e la costante reazione immunitaria porta ad un rimodellamento del tessuto connettivo del fegato.
Ciò porta alla necrosi dei tessuti con la formazione dei cosiddetti nodi rigenerati e setti di tessuto connettivo. Questi processi di rimodellamento interrompono il flusso naturale di sangue e bile attraverso il fegato. L'interruzione del sangue e delle vie biliari provoca la congestione del sangue e della bile nel fegato, che nei casi più gravi può diffondersi al corpo. L'alta pressione creata dalla congestione del sangue nel fegato è chiamata ipertensione portale (alta pressione sanguigna nel fegato). Con l'ipertensione portale, il sangue esegue il backup negli organi addominali del corpo e nei cosiddetti vasi collaterali (circuiti di bypass).
La complicanza più temuta della cirrosi epatica è il sanguinamento delle varici esofagee (vene varicose nell'esofago). Le varici sorgono quando il sangue congestionato nel fegato cerca altri modi per tornare al ventricolo destro.
Queste vene varicose sono sotto pressione e possono lacerarsi, ad esempio, se tossisci troppo forte. Lo strappo di queste vene varicose è una delle emergenze più gravi in medicina, poiché molto sangue può essere perso molto rapidamente.
La cirrosi epatica è oggi una delle fasi preliminari del cancro del fegato, il cosiddetto carcinoma epato-cellulare (HCC).