L'endocardite
Sinonimo in senso lato
Infiammazione della valvola cardiaca, infiammazione della parete cardiaca
introduzione
L'infiammazione delle valvole cardiache (endocardite) è una malattia potenzialmente pericolosa per la vita, solitamente causata da agenti patogeni microbici come virus, batteri o funghi.Di conseguenza, il danno strutturale alle valvole cardiache associato a un difetto funzionale non è raro.

Sintomi dell'endocardite
I sintomi dell'endocardite sono spesso simil-influenzali all'inizio e indistinguibili da altre malattie generali, il che rende difficile una diagnosi chiara.
Stai in primo piano
- Febbre, inizialmente intorno ai 38 ° C
- facile affaticamento fisico
- Perdita di appetito
- Mal di testa.
Possono verificarsi anche perdita di peso, brividi, sudorazione, dolori muscolari e articolari.
Dopo un decorso prolungato della malattia, si può osservare un colore della pelle pallido, dovuto all'anemia e a una sensazione generale di debolezza.
Con un danno valvolare esistente, emodinamicamente rilevante (cioè che influisce sul flusso sanguigno), la mancanza di respiro è il sintomo principale dell'endocardite: se una valvola cardiaca non si chiude più correttamente (= Insufficienza della valvola), durante la fase di riempimento delle camere cardiache (la fase delle azioni del cuore è chiamata diastole) il sangue rifluisce nell'atrio e questo si consuma (medico: si dilata). Il sangue che ritorna è anche responsabile del fatto che devono essere pompate quantità di sangue maggiori del normale dal cuore al corpo. Di conseguenza, il cuore si ingrandisce (ipertrofia); paragonabile a un muscolo fortemente allenato. Questo processo naturale di adattamento del muscolo cardiaco al lavoro in eccesso diventa dannoso se diventa così grande che i vasi sanguigni che lo riforniscono non possono più garantire un adeguato apporto di ossigeno.
Negli uomini questo è il caso quando si supera il cosiddetto peso critico del cuore di 500 g, nelle donne è di 400 g.
Nel contesto dell'endocardite, non solo le perdite nelle valvole, ma anche il restringimento (le cosiddette stenosi) del percorso di deflusso possono essere il risultato.
Come per l'insufficienza valvolare, quando la valvola cardiaca si restringe (stenosi), mentre il muscolo cardiaco si contrae nella cosiddetta fase di eiezione (sistole), il sangue ricco di ossigeno penetra negli organi interni e la persona interessata soffre anche di mancanza di respiro (medico: Dispnea).
Un modo per diagnosticare l'endocardite è quello che è noto come eco della deglutizione. Ciò comporta il test del funzionamento del cuore ingoiando una testa ad ultrasuoni.
Leggi molte più informazioni sotto il nostro argomento: Sintomi di endocardite
terapia
Il trattamento è con antibiotici, poiché è spesso innescato da agenti patogeni batterici. È importante iniziare la terapia presto per evitare complicazioni dell'infezione. Vengono utilizzati antibiotici diversi a seconda che la valvola cardiaca interessata sia la valvola cardiaca originale del paziente o una protesi valvolare.
In caso di endocardite delle valvole native - le valvole cardiache del paziente - vengono utilizzati gli antibiotici ampicillina-sulbactam, amoxicillina-acido clavulanico, ciprofloxacina e gentamicina. Gli stessi principi attivi vengono utilizzati per il trattamento di una protesi valvolare dopo il primo anno dall'intervento. La durata della terapia in questo caso è di solito da quattro a sei settimane.
Se l'intervento della valvola è da meno di un anno e la valvola cardiaca corrispondente è quindi affetta da endocardite, sono preferiti gli antibiotici vancomicina, rifampicina e gentamicina. La vancomicina e la rifampicina vengono generalmente somministrate per sei settimane o più, la gentamicina per circa due settimane. Il trattamento dell'endocardite deve essere endovenoso, il che significa che gli antibiotici vengono somministrati direttamente in vena per infusione. Solo in questo modo una quantità sufficiente del principio attivo raggiunge le valvole cardiache in modo che i batteri possano essere uccisi. Ciò è dovuto al fatto che le valvole cardiache stesse non ricevono sangue e quindi i farmaci raggiungono il loro sito target solo attraverso il flusso sanguigno attraverso le cavità cardiache.
Di conseguenza, i pazienti con endocardite vengono trattati in ospedale. Il successo della terapia deve essere verificato regolarmente. Se la valvola cardiaca è gravemente colpita, potrebbe essere necessario prendere in considerazione la riparazione chirurgica per evitare complicazioni. In caso contrario, parti delle escrescenze sulla valvola cardiaca possono allentarsi e causare ictus, ad esempio. Anche in caso di rischio di insufficienza cardiaca o altre complicazioni, spesso è necessaria la terapia chirurgica.
Maggiori informazioni sull'argomento su: Terapia dell'endocardite
Linee guida per l'endocardite
La linea guida sull'endocardite viene regolarmente rivista e adattata alle più recenti conoscenze mediche. La linea guida contiene raccomandazioni per l'azione per i medici che curano i pazienti con la malattia in questione e di conseguenza mostra le misure diagnostiche e terapeutiche più provate e testate. I medici non sono vincolati dalle linee guida, ma possono usarle solo come guida. La linea guida fornisce anche raccomandazioni per la profilassi dell'endocardite e importanti misure igieniche che devono essere osservate a contatto con pazienti affetti da endocardite.
L'uso delle linee guida ha lo scopo di migliorare la cura standardizzata dei pazienti con varie malattie in generale, fornendo a tutti i medici raccomandazioni complete per la diagnostica e la terapia che corrispondono alle più recenti opinioni dottrinali.
previsione
Circa il trenta percento di tutte le persone colpite risponde male al farmaco (antibiotici), quindi diventa di vasta portata Danni alle valvole cardiache viene.
Quindi un'operazione con sostituzione con valvole artificiali è spesso inevitabile come misura salvavita.
complicazioni
Temute complicazioni dell'infiammazione della valvola cardiaca (L'endocardite) rappresentano gli insediamenti dei depositi batterici sulle valvole cardiache, chiamati vegetazione e possono essere pensati come piccoli ammassi di batteri che crescono sulla valvola cardiaca.
Questi possono essere portati via dal cuore che pompa con il flusso sanguigno e quindi l'afflusso di sangue ad altri organi interni chiudendo il vaso di rifornimento attraverso il "Grappoli di batteri"Interrompere.
La conseguenza di queste cosiddette embolie settiche sono guasti funzionali dell'organo corrispondente con i rispettivi disturbi caratteristici.
È questo cervello colpito, minaccia un attacco cardiaco potenzialmente letale (Ictus = apoplessia).
Quando il polmone navi di rifornimento (raramente l'arteria polmonare stessa è bloccata da un coagulo perché ha il diametro maggiore) si manifesta principalmente attraverso una grave mancanza di respiro, accelerata respirazione (Tachipnea), dolore toracico (Dolore al petto), così come in casi estremi per incoscienza Embolia polmonare (vedi sotto).
Will il rene Se il vaso che li rifornisce non è più adeguatamente rifornito di sangue, la filtrazione del sangue attraverso le piccole anse capillari sanguigne dei reni (i cosiddetti glomeruli), che fungono da filtri, non è più possibile e la produzione di urina cessa:
Livelli di Insufficienza renale:
- oliguria: con meno di 500 ml, viene prodotta una quantità insufficiente di urina in 24 ore
- Anuria: nessuna urina o meno di 100 ml di urina viene prodotta in 24 ore
Come con tutti gli organi, l'entità dei guasti funzionali e dei reclami dipende dalle dimensioni del vaso chiuso.
I piccoli infarti renali spesso passano inosservati, mentre quelli più grandi con improvviso dolore al fianco, Vomito, nausea e febbre accompagnato. A causa del danno renale, sangue e proteine possono essere rilevati nelle urine.
Piccoli coaguli portano anche a sanguinamento puntiforme pelle (cosiddetto. petecchie) e sono spesso guide importanti per riconoscere il Miocardite (L'endocardite).
In genere, compaiono sulla punta delle dita e sui piedi. Secondo la loro prima descrizione, l'internista Sir William Osler (nel 1885), le alterazioni cutanee non dolorose, larghe da 2 a 5 mm, sono considerate Noduli di Osler designato. Questa malattia non deve essere confusa con la La malattia di Osler.
L'infiammazione del muscolo cardiaco (endocardite) è nota da tempo ed è stata riscontrata in mummie di 600-700 anni in Sud America.
Durata dell'endocardite
L'endocardite dovrebbe trattati presto per evitare complicazioni e danni consequenziali. Se la terapia antibiotica viene avviata in tempo, la malattia suonerà come per tutta la durata della terapia da quattro a sei settimane di nuovo. Questo è importante controllo regolare del successo della terapia, poiché questo è l'unico modo per garantire che non si siano verificate complicazioni.
Poiché le valvole cardiache non vengono rifornite di sangue, è solo per il corpo estremamente difficile combattere l'infezione senza terapia. Ecco perché l'assistenza medica tempestiva dei pazienti affetti è così importante e consente di limitare la malattia a un periodo di poche settimane.
Forme di endocardite
Endocardite acuta
L'endocardite acuta, come suggerisce il nome, è la forma altamente acuta della malattia, in contrasto con l'endocardite lenta, che progredisce solo lentamente e può essere associata a pochi o nessun sintomo.
Nell'endocardite acuta, tuttavia, i sintomi, i cambiamenti e le complicanze pericolose per la vita si verificano spesso entro poche ore. Inizialmente, c'è anche febbre, debolezza e aumento della frequenza cardiaca. Tuttavia, possono seguire rapidamente soffi cardiaci, battito cardiaco accelerato, danni alle valvole cardiache e persino insufficienza cardiaca. In questo caso particolare, la terapia antibiotica deve essere iniziata il prima possibile, poiché i cosiddetti "stafilococchi" sono i principali responsabili di questa forma di endocardite.
In caso di gravi complicazioni può essere necessario anche un intervento chirurgico. Qui le valvole distrutte vengono ricostruite e tutti i componenti potenzialmente infettivi vengono rimossi, se possibile.
Endocardite lenta
L'endocardite lenta è un sottotipo di endocardite generale e contrasta con l'endocardite acuta come ulteriore forma. Mentre quest'ultimo si manifesta in un decorso molto improvviso, acuto e spesso grave, l'endocardite lenta è una forma graduale. Molto spesso è causato dal patogeno Streptococcus viridans. In poche settimane o mesi, l'agente patogeno forma i suoi insediamenti e le sue escrescenze sulla valvola cardiaca e porta gradualmente ai sintomi tipici. Tuttavia, a causa del processo relativamente lento, questi possono spesso essere inizialmente fraintesi e diventare visibili solo a livello subliminale. Nel corso della malattia si verificano spesso febbre e stanchezza, perdita di appetito e anemia. Con il progredire della malattia, le condizioni generali del paziente continuano a peggiorare, così che i sintomi a un certo punto diventano più pronunciati.
Endocardite di Libmann-Sacks
L'endocardite di Libmann-Sacks è una variante della malattia che non ha causa infettiva e può quindi essere definita sterile. Né i batteri né altri agenti patogeni causano i cambiamenti nelle pareti interne del cuore, piuttosto le malattie autoimmuni sono probabilmente dietro l'endocardite. La malattia autoimmune lupus eritematoso è spesso la causa sottostante. I processi autoimmunologici nel corpo provocano la formazione di depositi di varie cellule nel sangue sulle valvole cardiache.
Di conseguenza, si formano delle croste sulle valvole cardiache, che sono spesso innocue, ma in rari casi possono portare a disagio e modifiche dannose alle valvole. A volte le corde del cuore possono lacerarsi e possono svilupparsi insufficienze valvolari.
Spesso, tuttavia, l'endocardite di Libmann-Sacks rimane priva di sintomi e non viene rilevata.
Endocardite reumatica
L'endocardite reumatica è una complicanza della febbre reumatica, una malattia autoimmune associata a un'infezione batterica.
Nella maggior parte dei casi, c'era un'infezione da streptococco alla gola circa due settimane prima dei sintomi. L'infezione stessa può essere innocua, ma di conseguenza il corpo può sviluppare anticorpi contro le proprie strutture, che possono portare a febbre, debolezza, affaticamento e alterazioni reumatiche delle articolazioni.
Una delle complicazioni temute della febbre reumatica è il coinvolgimento del cuore sotto forma di endocardite reumatica, dove le cellule del sangue si attaccano alle valvole cardiache e possono causare cicatrici e calcificazioni.
Di conseguenza, possono verificarsi cambiamenti nelle valvole cardiache, che possono avere gravi conseguenze. Nel trattamento del grave coinvolgimento cardiaco, il sistema immunitario deve essere soppresso con farmaci per controllare gli anticorpi del corpo.
L'endocardite è contagiosa?
L'endocardite di solito non è contagiosa. È innescato solo da piccole quantità di batteri, che si trovano in molti punti della bocca o del corpo e possono entrare nel flusso sanguigno solo attraverso lesioni lievi.
Il focus infettivo è quindi solo sul cuore, dove possono formarsi piccoli ascessi, incapsulamenti dei batteri.
Origine e causa della malattia
Il prerequisito per un'infiammazione che porta a danni strutturali alle valvole cardiache è un aumento del flusso di agenti patogeni nel sangue (questo è anche noto come batteriemia).
I punti di partenza frequenti ("focolai" dell'endocardite) sono:
- infiammazione della pelle purulenta (cosiddette bolle = grandi brufoli)
- Infezioni dell'orecchio, del naso e della gola (come:
- tonsillite purulenta, medica: tonsillite
- Infiammazione dei seni paranasali = infiammazione dei seni paranasali, medico: sinusite
- Infiammazione dei polmoni (polmonite)
- Infezioni dentali
- batteriemia
Nelle persone sane, l'aumento della carica batterica porta ad un'attivazione del sistema immunitario: i globuli bianchi producono le proteine proprie del corpo (i cosiddetti anticorpi) al fine di contrassegnare i patogeni come invasori estranei, in modo che possano poi essere rimossi dai fagociti (che rappresentano un sottogruppo separato di globuli bianchi e anche chiamati macrofagi) vengono eliminati.
In caso di danno precedente (vedi sopra), a seconda dell'aggressività dell'agente patogeno e del sistema immunitario della persona interessata, la distruzione della valvola è rapida (acuta è una progressione della malattia entro 40 giorni).
L'endocardite cosiddetta subaffilata procede insidiosamente; i reclami (vedi sotto) sono molto meno pronunciati qui che nella forma acuta. Il motivo è che sono decisivi agenti patogeni numericamente diversi e meno aggressivi.
Un'altra forma di infiammazione della parete interna del cuore, oggi diventata rara a causa della prevenzione degli antibiotici, è una reazione di ipersensibilità del nostro sistema immunitario.
Contrariamente alla forma causata principalmente da agenti patogeni (e quindi denominata anche "endocardite infettiva"), l'infiammazione avviene all'interno della valvola.
Responsabile è un'infiammazione precedente causata dai cosiddetti streptococchi beta-emolitici, quando si tenta di controllare gli anticorpi del corpo reagiscono non solo con i componenti della parete dell'agente patogeno, ma anche con i componenti del corpo delle molecole proteiche del cuore o delle articolazioni che sembrano simili.
Mentre il termine "febbre reumatica" descrive la reazione dell'intero corpo, il sottocomponente che colpisce specificamente il cuore è indicato come "endocardite reumatica".
Forme speciali più rare di infiammazione cardiaca si verificano in:
- Malattie del cancro ("endocardite marantica")
- Malattia autoimmune lupus eritematoso ("endocardite trombotica Libman-Sacks")
Si sospetta un fattore scatenante allergico nella "endocardite parietalis fibroplastica Löffler" che porta a insufficienza cardiaca / insufficienza cardiaca a causa di un'eccessiva formazione di tessuto connettivo.
patogeno
Di solito lo sono batteri diversi gli agenti causali dell'endocardite infettiva. Molto spesso lo è stafilococchi, in particolare il batterio Staphylococcus aureus. Questo è per circa 45-65% responsabile dell'endocardite. Il secondo agente patogeno dell'endocardite più comune è uno dei streptococchi ed è indicato come Streptococcus viridans. Ha causato circa 30% di endocardite.
Altri patogeni che vengono messi in discussione ma si verificano molto meno spesso di quelli già menzionati sono, ad esempio, Staphylococcus epidermidis, enterococchi, anche più streptococchi Funghi (Aspergillus fumigatus). Questi ultimi svolgono principalmente un ruolo pazienti immunocompromessi svolgono un ruolo, ad esempio, nei pazienti con HIV, dopo trapianti di organi o chemioterapia.
Come funziona la diagnosi di endocardite?
La diagnosi differisce a seconda che vi sia il sospetto di endocardite batterica infettiva o endocardite non correlata a patogeni. L'endocardite infettiva viene diagnosticata utilizzando diversi criteri.
I due criteri più importanti sono le cosiddette "emocolture positive" e le anomalie nell'esame ecografico o TC. Per ottenere il primo, il sangue viene prelevato dal paziente in più punti. Questo viene iniettato in bottiglie speciali in cui possono essere coltivati i batteri. Le cosiddette “emocolture” vengono utilizzate per rilevare i batteri che circolano nel sangue e forniscono un'importante indicazione di possibile endocardite.
Se l'esame ecografico rivela anche anomalie nelle pareti interne del cuore o delle valvole, viene confermato il sospetto di endocardite. Se questi criteri principali non sono adeguatamente soddisfatti, possono essere effettuati ulteriori esami per poter comunque fare la diagnosi di endocardite.
Altri criteri importanti che possono corroborare una sospetta diagnosi sono l'abuso di droghe, altre malattie cardiache, febbre alta o alcune malattie vascolari.
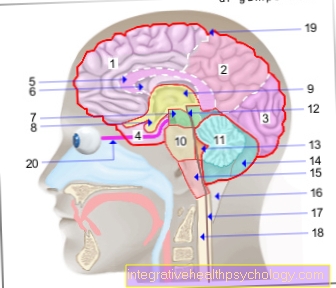
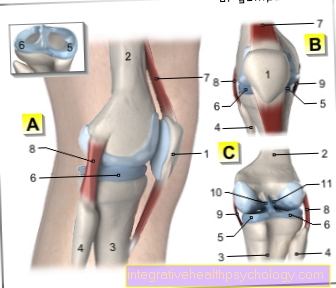
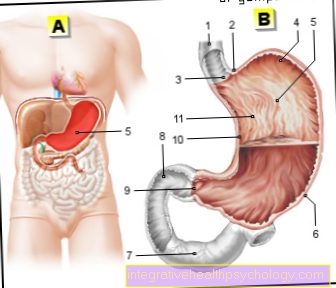
Cuore di illustrazione con valvole cardiache

- Arteria principale (aorta)
- atrio sinistro
- valvola atriale sinistra = valvola mitrale (chiusa)
- valvola cardiaca sinistra = valvola aortica (aperta)
- ventricolo sinistro
- ventricolo destro
- vena cava inferiore (vena cava inferiore)
- valvola cardiaca destra = valvola polmonare (aperta)
- atrio destro
- vena cava superiore (vena cava superiore)
Profilassi dell'endocardite
Le raccomandazioni per la profilassi dell'endocardite sono state sempre più limitate negli ultimi anni al fine di evitare una somministrazione di antibiotici non necessaria e quindi prevenire la crescente resistenza dei batteri. La profilassi dell'endocardite è oggi raccomandata per i pazienti con sostituzione della valvola cardiaca, i pazienti con endocardite, i pazienti con alcuni difetti cardiaci congeniti o difetti cardiaci operati con l'uso di materiale protesico.
Poiché non esiste un accordo generale sulla misura in cui dovrebbe essere eseguita anche la profilassi dell'endocardite, è in ultima analisi una questione di decisione individuale. La profilassi comprende la somministrazione di antibiotici e va effettuata in particolare dopo interventi chirurgici in bocca e in gola, ad esempio nel caso di trattamenti dentali come la rimozione del tartaro e trattamenti canalari, nella rimozione delle tonsille (Tonsillectomia) e altri interventi in questo settore. Nei gruppi ad alto rischio, la profilassi dell'endocardite è raccomandata anche per molti altri interventi chirurgici, ad esempio interventi nel tratto gastrointestinale o respiratorio, nonché nel tratto urogenitale.
L'antibiotico viene somministrato circa 30-60 minuti prima della procedura. Per gli interventi odontoiatrici si preferiscono amoxicillina o ampicillina; per interventi nel tratto urogenitale o gastrointestinale si utilizzano ampicillina o piperacillina. Gli antibiotici selezionati si basano sulla flora batterica attesa dell'area operata. In caso di germi speciali, la profilassi antibiotica deve essere adattata di conseguenza.
Scopri di più sull'argomento qui: Profilassi dell'endocardite
Frequenza (epidemiologia)
Nella Repubblica Federale di Germania ci sono circa 2-6 nuovi casi di endocardite all'anno su 100.000 abitanti.
Gli uomini sono colpiti in media il doppio delle donne. Il picco dell'età dell'endocardite è di 50 anni.
Dall'introduzione della terapia antibiotica, l'incidenza della malattia non è diminuita nel complesso (cosa che dovrebbe essere presunta a causa del miglioramento della terapia), tuttavia, l'infiammazione della valvola cardiaca si verifica circa 15 anni dopo rispetto a prima e altri germi sono responsabili come fattori scatenanti.
Vari fattori portano ad un aumento significativo del rischio di malattia:
- Difetti congeniti della valvola cardiaca (sono interessate principalmente le valvole del ventricolo sinistro più grande, cioè la valvola aortica e la valvola mitrale che separano l'atrio e il ventricolo)
- malformazioni congenite del cuore
- Chirurgia cardiaca
I batteri che circolano nel sangue rendono più facile per loro aderire alla parete interna sensibile del cuore, che dal punto di vista medico è chiamata endocardio. Questa pelle, composta da tessuto connettivo, cellule muscolari lisce e fibre elastiche, copre anche le valvole cardiache.
Questo spiega perché le persone con cuori sani hanno meno probabilità di sviluppare un'infiammazione della valvola cardiaca (endocardite). Nel primo anno dopo la sostituzione di una valvola cardiaca (valvola cardiaca artificiale), circa il 2-3% di coloro che sono stati operati sviluppa un'infiammazione della valvola cardiaca. Negli anni successivi il rischio diminuisce nuovamente.
Inoltre, tutti i processi associati a un indebolimento del sistema immunitario del corpo rappresentano un rischio aumentato. da un lato le malattie del sistema emopoietico (i globuli bianchi, i cosiddetti leucociti, svolgono l'importante compito di difendere il nostro corpo da specifici intrusi), il diabete mellito (= diabete; vedi malattie del pancreas) o la chemioterapia.
La tossicodipendenza favorisce l'insorgenza di infiammazione della valvola cardiaca (endocardite), poiché le iniezioni endovenose spesso portano alla diffusione di germi, che poi raggiungono il cuore destro direttamente attraverso la vena cava superiore e danneggiano principalmente la valvola che separa l'atrio destro e il ventricolo (questa valvola è dovuta a i suoi tre lembi valvolari chiamati "valvola tricuspide", dal latino tri = tre).
In rari casi, può essere interessata anche la valvola polmonare che porta alla circolazione polmonare.