Malattia coronarica (CHD)
Sinonimi in senso lato
Cardiopatia ischemica, restringimento dell'arteria coronaria, Angina pectoris, Sindrome coronarica, senso di costrizione toracica, fastidio al torace pettorale sinistro
ipertensione, Attacco di cuore
Inglese: malattia coronarica, malattia coronarica
definizione
Se c'è un malattia coronarica (CHD) sono i vasi coronarici (Arterie coronarie), attraverso il quale il muscolo cardiaco viene rifornito di ossigeno e sostanze nutritive, si restringe. Il flusso sanguigno nelle coronarie è ridotto, in modo che il cuore non sia sufficientemente rifornito.
La causa più comune di malattia coronarica nei paesi sviluppati è quella Aterosclerosi (cosiddetto. Indurimento delle arterie) dei vasi coronarici. Le pareti del vaso si induriscono, il vaso perde la sua elasticità e il diametro del vaso si riduce. Limitare il flusso sanguigno porta a insufficienza coronarica, i. il Arterie coronarie non può più soddisfare il bisogno di ossigeno del cuore; c'è una sproporzione tra l'offerta e la domanda di ossigeno Muscolo cardiacoquindi ischemia miocardica, i. un difetto o Carente apporto di ossigeno al cuore, si verifica.
.jpg)
Frequenza di CHD e insorgenza nella popolazione
Nei paesi industrializzati occidentali, la malattia coronarica e le sue conseguenze sono la causa più comune di morte. La probabilità per tutta la vita di sviluppare CHD è del 30% per gli uomini e del 15% per le donne.
Il dolore toracico (angina pectoris) o un attacco di cuore sono spesso i primi sintomi del restringimento delle arterie coronariche.
cause
La malattia coronarica si verifica come parte di un processo patologico multi-causale. Ciò significa che lo sviluppo della malattia è condizionato da varie cause. I cosiddetti fattori di rischio cardiovascolare svolgono un ruolo importante in questo.
Il fumo, il sovrappeso, il diabete mellito e i livelli elevati di lipidi nel sangue aumentano il rischio di sviluppare una malattia coronarica. La calcificazione delle arterie (questa è nota come arteriosclerosi) è considerata la causa principale della malattia. Con CHD, i vasi cardiaci alla fine si restringono. Le arterie coronarie sono vasi sanguigni che giacciono intorno al cuore come una ghirlanda e gli forniscono ossigeno. Il restringimento delle pareti cardiache è causato da depositi di grasso e calcio, le cosiddette placche. A causa di queste costrizioni, le parti del cuore colpite non possono più essere adeguatamente rifornite di ossigeno. Questo è spesso particolarmente pronunciato sotto sforzo fisico e si manifestano sintomi.
Puoi trovare ulteriori informazioni sull'argomento qui: Causa della malattia coronarica
Fattori di rischio tipici
-
Fumo
-
Poco movimento
-
Dieta malsana
-
Obesità
-
Livelli di lipidi nel sangue costantemente alti (in particolare colesterolo LDL alto e colesterolo HDL basso)
-
Diabete (diabete mellito)
-
Alta pressione sanguigna (ipertensione arteriosa)
-
Stress, tensione emotiva
-
Età avanzata
-
Predisposizione ereditaria all'indurimento delle arterie (arteriosclerosi)
potresti essere interessato anche a: Dieta per malattie cardiache
Che ruolo gioca l'alcol?
Il consumo di alcol non è generalmente vietato nella malattia coronarica. Un consumo moderato di 1 o 2 bicchieri di vino o birra occasionalmente è da concordare con la malattia. L'aumento del consumo di alcol non porta direttamente a un attacco di cuore, ma è ancora malsano.
L'alcol favorisce lo sviluppo dell'obesità e influenza alcuni farmaci.
Alcuni scienziati raccomandano il consumo occasionale di alcol in quanto riduce il rischio cardiovascolare. Si parla di 25 grammi per gli uomini e 15 grammi per le donne al giorno, anche se non dovresti assolutamente bere tutti i giorni.
Sintomi
Angina pectoris
L'angina pectoris è il sintomo tipico della malattia coronarica (disturbi anginosi). Il dolore, solitamente sordo e pressante, è localizzato dal paziente dietro lo sterno e spesso si estende in un anello attorno al torace. Spesso i pazienti riferiscono una radiazione di dolore alle braccia, principalmente al braccio sinistro. Nelle donne, il dolore nella parte superiore dell'addome si verifica più spesso che negli uomini, che può essere frainteso come disturbi gastrointestinali (disturbi gastrointestinali).
Esistono due forme di angina pectoris:
- Angina pectoris stabile: i sintomi si verificano regolarmente e dopo determinati carichi o attività e durano pochi minuti. Lo sforzo fisico ed emotivo, il freddo o lo stomaco pieno possono essere fattori scatenanti.
Il dolore si attenua rapidamente dopo la somministrazione di farmaci (preparati nitro) e / o durante il riposo fisico e ha un'intensità costante da attacco ad attacco. - Angina pectoris instabile: questa forma di dolore toracico, che si verifica a causa di un insufficiente apporto di ossigeno al muscolo cardiaco, viene anche chiamata sindrome pre-infartuale e combinata con infarto miocardico acuto per formare la sindrome coronarica.
Il dolore dell'angina instabile è più pronunciato di quello dell'angina pectoris stabile e può verificarsi anche durante il riposo. È anche possibile che un'angina instabile si sviluppi da una stabile. I disturbi del rettangolo instabile sono meno facili da trattare con i farmaci che con la forma stabile dell'angina. Spesso l'intensità, la frequenza e la durata degli attacchi di dolore aumentano con il progredire della malattia coronarica.
Nel 20% dei casi, l'angina instabile si trasforma in un attacco di cuore, motivo per cui è necessario il monitoraggio ospedaliero e l'esame del paziente: un attacco di cuore deve essere escluso attraverso misure diagnostiche, poiché questo da solo non può essere distinto dall'angina pectoris instabile a causa di sintomi clinici simili è.
Classificazione dell'angina pectoris:
La Canadian Cardio-vascular Society classifica l'angina pectoris dipendente dall'esercizio in quattro gradi:
- Grado I: i pazienti non hanno lamentele sotto stress normale. Questi si verificano con uno sforzo molto forte o prolungato.
- Grado II: i disturbi anginosi colpiscono il paziente solo moderatamente nelle normali attività.
- Grado III: le prestazioni del paziente sono chiaramente limitate a causa del dolore toracico.
- Grado IV: il paziente è notevolmente limitato nelle sue prestazioni e avverte dolore ad ogni sforzo fisico o anche a riposo.
Questa classificazione viene utilizzata per classificare e valutare il dolore da angina pectoris nel paziente.
Leggi di più sull'argomento: Sintomi di un attacco di cuore
Dolore al petto
La malattia coronarica può causare dolore toracico, soprattutto dietro lo sterno, che spesso si irradia al collo, alla mascella, alle braccia o alla parte superiore dell'addome. Il più delle volte si tratta di una sensazione di costrizione toracica simile a una crisi che si verifica sotto sforzo fisico o stress.
Questa costrizione toracica è chiamata angina ed è il sintomo cardinale della malattia coronarica. Si verifica quando il cuore è brevemente meno rifornito di sangue attraverso le costrizioni vascolari.
Leggi anche il nostro articolo: Pressione toracica: cosa fare
Fiato corto
Oltre al dolore toracico o alla costrizione toracica, nella malattia coronarica possono verificarsi vari sintomi non specifici come mancanza di respiro. Con mancanza di respiro (dispnea), le persone colpite soffrono di una sensazione di difficoltà respiratorie e mancanza di respiro. La mancanza di respiro è spesso accompagnata dalla paura del soffocamento, che può far prendere dal panico alle persone colpite.
Se c'è una pronunciata mancanza di respiro con una CAD diagnosticata, il cuore deve essere esaminato accuratamente.
L'insufficienza cardiaca è una complicanza della CAD e può causare mancanza di respiro.
Puoi trovare maggiori informazioni sull'argomento qui: Difficoltà a respirare a causa di un cuore debole
È necessaria un'indagine approfondita per adattare la terapia di conseguenza e per alleviare il più possibile i sintomi.
Qual è l'aspettativa di vita con la malattia coronarica
L'aspettativa di vita con malattia coronarica (CHD) dipende da molti fattori. Il numero di arterie coronarie colpite e l'ubicazione dei colli di bottiglia sono essenziali per la prognosi (prognosi della CHD). A seconda di dove si restringono i vasi che forniscono ossigeno al cuore, diverse parti del cuore sono colpite dalla malattia. A seconda della posizione dei colli di bottiglia, il sistema di conduzione cardiaca, ad esempio, può essere influenzato, il che ha un forte impatto sull'aspettativa di vita.
Anche la progressione della malattia coronarica è decisiva per la prognosi. Anche la presenza di altre malattie come il diabete mellito o disturbi circolatori è cruciale per l'aspettativa di vita.
È importante riconoscere la malattia in una fase iniziale e trattarla in modo specifico. Ciò si traduce in una buona prognosi e si possono evitare complicazioni della malattia coronarica come infarto e insufficienza cardiaca. La prognosi a lungo termine per la malattia coronarica dipende da come il paziente cambia il suo stile di vita. I fattori di rischio per CHD dovrebbero essere ridotti il più possibile e molto esercizio e una dieta sana sono le regole di base.
L'obesità e il consumo di nicotina dovrebbero essere evitati e i farmaci prescritti per la malattia dovrebbero essere assunti regolarmente. Esistono varie opzioni terapeutiche per la malattia coronarica, che di solito portano a buoni risultati e possono consentire ai pazienti di condurre una vita lunga e priva di sintomi.
Maggiori informazioni sull'argomento: Aspettativa di vita nella malattia coronarica
Approcci terapeutici generali
La malattia coronarica è una malattia che non può essere curata. Ma con una terapia mirata puoi convivere bene con la malattia.
La terapia della CHD ha due obiettivi:
1. Alleviare il disagio
2. Prevenire complicazioni pericolose.
Per prevenire la progressione della malattia, ogni terapia prevede un cambiamento nello stile di vita. Ciò include molto esercizio, una dieta sana e non fumare.
L'utilizzo di farmaci è solitamente consigliato anche in assenza di sintomi per contrastare la progressione della malattia. A seconda della gravità della malattia, il farmaco da solo può essere sufficiente per trattare la CHD. Esistono anche approcci omeopatici (omeopatia per CHD). Tuttavia, se i sintomi non possono essere sufficientemente alleviati con i farmaci, ci sono altre opzioni terapeutiche.
Il CAD può anche essere trattato chirurgicamente con i cosiddetti stent o un'operazione di bypass. Gli stent sono tubi sottili fatti di rete metallica che mantengono aperti permanentemente i vasi sanguigni ristretti. In un'operazione di bypass, il vaso sanguigno o il tessuto artificiale di un corpo viene utilizzato per colmare il divario.
Qui troverai informazioni sull'argomento: Terapia della CHD
Farmaco
Esistono farmaci prescritti come standard per la malattia coronarica perché hanno un effetto positivo sulla progressione della malattia. Questi includono i farmaci antipiastrinici e le statine.
Gli agenti antipiastrinici impediscono alle piastrine di attaccarsi alle pareti delle arterie coronarie e causare la formazione di placche. Esempi sono farmaci con principi attivi come l'acido acetilsalicilico (Aspirin® protect 100), clopidogrel, prasugrel o ticagrelor. Alcuni studi hanno dimostrato che questi farmaci possono aiutare a prolungare la vita e prevenire complicazioni come attacchi di cuore.
Le statine (ad esempio la simvastatina) sono farmaci che assicurano bassi livelli di lipidi nel sangue. Sono anche conosciuti colloquialmente come farmaci per abbassare il colesterolo e riducono la quantità di colesterolo ingerita dal cibo che entra nel flusso sanguigno.
A seconda dei sintomi e di altre malattie, possono essere utilizzati altri farmaci come beta bloccanti o ACE inibitori.
Le statine
Le statine sono farmaci che abbassano i livelli di lipidi nel sangue inibendo la HMG-CoA reduttasi (un enzima metabolico necessario per la formazione del colesterolo). Uno dei fattori di rischio più importanti per la malattia coronarica è il colesterolo alto. Più precisamente, un aumento del livello di LDL innesca la CHD. L'LDL si attacca alle pareti dei vasi e porta alla deposizione di altre cellule lì. Nel corso del processo, si formano calcificazioni nei luoghi, la nave si restringe. Le statine possono contrastare questo sviluppo inibendo la formazione di LDL.
CULO
ASA è l'abbreviazione di acido acetilsalicilico, noto anche come aspirina, ed è per definizione un antidolorifico. Oltre all'effetto antidolorifico, però, ha anche un effetto fluidificante, motivo per cui è indicato per il trattamento della malattia coronarica (CHD).
I cosiddetti trombociti vengono attivati nel corpo per aiutare la coagulazione del sangue nelle lesioni. Questi si attaccano l'un l'altro e quindi fermano l'emorragia. L'ASA agisce sulle piastrine e ne inibisce l'aggregazione (= adesione). In CAD, ci sono costrizioni nelle arterie coronarie. Il sangue viene diluito con farmaci come l'ASA in modo che i coaguli di sangue non si formino in queste aree e quindi entrino nel cervello, per esempio.
Quando ho bisogno di un intervento di bypass?
Un'operazione di bypass ha lo scopo di promuovere il flusso sanguigno nelle aree del muscolo cardiaco a rischio in caso di malattia coronarica utilizzando ponti di diversione, i bypass. Queste deviazioni conducono il sangue attorno alle costrizioni vascolari in modo che le aree del muscolo cardiaco colpite siano ben rifornite di sangue con un bypass.
L'indicazione per un intervento di bypass per la malattia coronarica sintomatica esiste soprattutto quando le costrizioni vascolari sono in luoghi anatomicamente sfavorevoli, ad esempio molto vicini a uno sbocco vascolare o siti vascolari che si diramano. I pazienti che soffrono di diabete mellito o insufficienza renale oltre a CHD sono più spesso inviati per un intervento di bypass che per lo stent a causa delle complesse costrizioni vascolari.
Di norma, i bypass coronarici eliminano l'angina pectoris causata da CAD e prolungano significativamente la sopravvivenza.
stent
Uno stent è una piccola rete metallica rotonda che può essere utilizzata per il trattamento della malattia coronarica (CHD). Una CHD è caratterizzata dal fatto che le arterie coronarie sono ristrette in alcuni punti. Ciò significa che non può fluire abbastanza sangue e il tessuto dietro è insufficiente.
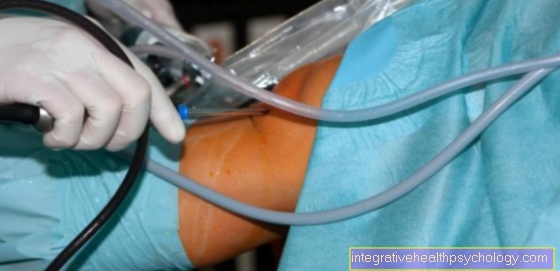
Uno stent può essere utilizzato per allargare nuovamente la costrizione. Questo di solito viene portato al cuore attraverso un catetere. Il catetere viene fatto avanzare attraverso un vaso nell'inguine o attraverso un vaso sull'avambraccio fino al cuore. Sul posto, lo stent può essere posizionato precisamente sul collo di bottiglia diagnosticato in precedenza.
Durante la procedura, la posizione dello stent può essere controllata con i raggi X. Una volta che lo stent è stato posizionato nel vaso, viene gonfiato con un palloncino in modo che poggi contro la parete del vaso. A causa della solida rete metallica dello stent, il vaso di solito non può restringersi di nuovo a questo punto. Per aumentare ulteriormente l'effetto, ci sono stent rivestiti con sostanze speciali. Questi dovrebbero impedire la formazione di calcificazioni di nuovo.Dopo che lo stent è stato inserito, deve essere effettuato un ulteriore trattamento farmacologico con fluidificanti del sangue come ASA o clopidogrel. Ciò impedirà la formazione di coaguli di sangue.
Quando ho bisogno di uno stent?
Oltre alla chirurgia di bypass, uno stent è un'opzione per i pazienti con malattia coronarica in determinate condizioni. Uno stent è una piccola rete metallica tubolare che viene inserita nel vaso interessato per mantenere aperto il vaso. Ci sono stent che sono rivestiti con farmaci e hanno farmaci antinfiammatori e inibitori della crescita in modo che il tessuto vascolare non proliferi, così come stent senza farmaci.
Nel caso di stent privi di farmaci, il paziente cardiopatico deve assumere farmaci anticoagulanti come l'acido acetilsalicilico (Aspirin® protect 100) o il clopidogrel per almeno un anno.
Uno stent può essere utilizzato in pazienti in cui gli stampini vascolari si trovano più semplicemente, in sezioni diritte, non direttamente in corrispondenza di rami e sbocchi vascolari. Uno stent viene solitamente inserito nella malattia coronarica sintomatica solo quando i sintomi influenzano la qualità della vita.
Qual è il corso della CHD?
La malattia coronarica può assumere diversi corsi. Il sintomo più comune è il dolore al petto (angina pectoris), che si manifesta come un attacco. Altri sintomi aspecifici possono variare in gravità, come mancanza di respiro, calo della pressione sanguigna, aumento del polso, pelle pallida, nausea, sudorazione o dolore nella parte superiore dell'addome.
Con CAD può anche essere che i sintomi siano completamente assenti, quindi si parla di CAD con ischemia miocardica silente. Questa forma è comune negli anziani e nei diabetici.
Nel corso classico della CHD, i sintomi si manifestano solo nella fase iniziale quando il fabbisogno di ossigeno del cuore è aumentato, cioè durante l'esercizio o lo stress. Se la malattia progredisce e i vasi sanguigni si deteriorano, i sintomi possono manifestarsi più frequentemente.
Se la malattia coronarica non viene trattata, possono verificarsi gravi complicazioni, come l'insufficienza cardiaca e il temuto infarto. Nel contesto di un pericoloso attacco di cuore, possono verificarsi tutte le forme di aritmie cardiache, che possono essere fatali. Nel decorso cronico della CAD dopo un infarto, le persone colpite soffrono di insufficienza cardiaca e ricorrenti aritmie cardiache pericolose. Per avere un'influenza positiva sul decorso e sulla prognosi, è importante diagnosticare la malattia coronarica il prima possibile e trattarla in modo mirato.
Puoi fare sport con un CHD?
I pazienti con malattia coronarica possono e devono fare esercizio. La mancanza di esercizio è un fattore di rischio per lo sviluppo e la progressione della CHD. Se ti alleni regolarmente e in modo sufficiente, rallenti il peggioramento della malattia e complicazioni come insufficienza cardiaca e attacchi di cuore.
Gli sport di resistenza fanno bene alle persone colpite, ad esempio andare in bicicletta, camminare, fare jogging o nuotare. Si consiglia di eseguire inizialmente queste attività a intensità da bassa a moderata. Puoi anche fare un allenamento di forza per costruire singoli gruppi muscolari. L'intensità e la frequenza dell'allenamento devono essere discusse in anticipo con il medico curante.
Gli sport con la palla sono meno adatti ai pazienti con malattia coronarica, in quanto i giocatori diventano rapidamente "troppo ambiziosi" e volevano assolutamente raggiungere le palle, anche se si sovraccaricano.
La CHD è ereditaria?
La cardiopatia coronarica non è ereditata nel senso classico. Tuttavia, esiste un rischio familiare se uno o entrambi i genitori hanno sviluppato anche una malattia vascolare di età inferiore ai 60 anni. La calcificazione vascolare (arteriosclerosi) gioca un ruolo importante qui, poiché è un importante fattore di rischio per lo sviluppo della malattia coronarica.
Divisione in CHD asintomatica e sintomatica
L'insufficiente apporto di ossigeno alle cellule del muscolo cardiaco (ischemia miocardica) si manifesta in varie forme:
- CHD asintomatica, chiamata anche ischemia miocardica silente: il paziente non avverte alcun sintomo.
Alcuni pazienti con malattia coronarica, specialmente quelli con diabete mellito e fumatori, sperimentano attacchi di angina indolore. Sebbene il muscolo cardiaco sia fornito in modo insufficiente e non sia disponibile ossigeno a sufficienza, i pazienti non avvertono alcun senso di oppressione al petto. Questa forma clinicamente silente di CHD può portare a insufficienza cardiaca (insufficienza cardiaca), morte cardiaca improvvisa o aritmie cardiache, nonostante la mancanza di sintomi. - La carenza di ossigeno sintomatica (ischemia) che causa i sintomi:
- Angina pectoris (i termini dolore al petto, "senso di oppressione al cuore", "oppressione al petto" sono usati come sinonimi)
complicazioni
Morte cardiaca improvvisa
La malattia coronarica è presente in oltre l'80% dei pazienti che subiscono morte cardiaca improvvisa. Circa il 25% dei pazienti con CHD muore di morte cardiaca improvvisa a causa di aritmie cardiache.
Attacco di cuore
L'attacco cardiaco è una temuta complicanza della malattia coronarica. Nel contesto della CHD, i vasi coronarici cambiano patologicamente. Le placche si formano all'interno dei vasi (lume vascolare) e il flusso sanguigno si deteriora nelle aree colpite. Può accadere che la parete del vaso si strappi e si formino piccoli coaguli di sangue. Questi coaguli di sangue possono bloccare un'arteria coronaria e causare un infarto.
Per evitare un attacco di cuore, è importante trattare la malattia coronarica il prima possibile e assumere regolarmente il farmaco.
Leggi anche il nostro argomento: Segni di infarto
Aritmia cardiaca
Molte aritmie cardiache sono associate alla malattia coronarica. Il ritmo del battito cardiaco può essere rallentato (aritmia bradicardica) o accelerato (aritmia tachicardiaca).
Insufficienza cardiaca
Se il rifornimento permanente del muscolo cardiaco è insufficiente e le cellule muscolari sono morte, la funzione del cuore può essere limitata: come pompa aspirante, mantiene la pressione sanguigna nel sistema vascolare attraverso il suo regolare battito e garantisce il flusso sanguigno (perfusione) a tutti gli organi - bugie Se è presente una malattia coronarica con lumi vascolari ristretti, l'apporto del cuore stesso è inadeguato e la capacità di pompaggio è insufficiente (insufficiente).
Puoi trovare maggiori informazioni su questo argomento sotto il nostro argomento insufficienza cardiaca.
Diagnosi
Come viene diagnosticata la CHD?
Un cardiologo diagnostica e cura la malattia coronarica. Il tuo medico di famiglia è anche un punto di contatto, soprattutto per i primi segni e sospetti di cardiopatia ischemica. Prima di tutto, è importante un'anamnesi dettagliata. In questa conversazione medico-paziente, la storia precedente, le malattie familiari e le lamentele attuali vengono discusse a fondo.
Un esame fisico può identificare i fattori di rischio per CHD e monitorare il cuore. Un test di laboratorio viene eseguito regolarmente e può, ad esempio, dimostrare un attacco cardiaco passato. Per diagnosticare la malattia coronarica, sono necessarie procedure di imaging che mostrano il flusso sanguigno al cuore.
Se si sospetta una CHD, gli elettrocardiografi vengono prima scritti, una volta a riposo e una volta sotto stress, ad esempio su un cicloergometro. La malattia coronarica può ancora essere normale all'ECG. Pertanto, di solito sono necessari più metodi di esame per diagnosticare la malattia. È possibile eseguire un esame ecografico del cuore per controllare le camere del cuore, le valvole e il flusso sanguigno. Con questa tecnica non puoi vedere le arterie coronarie, ma puoi trarre conclusioni sul flusso sanguigno dovuto al movimento del muscolo.
Una scintigrafia miocardica è un esame che può essere eseguito anche a riposo e sotto stress. Nella scinitgrafia, una sostanza debolmente marcata radioattivamente viene iniettata nella vena del paziente, che, tra le altre cose, si accumula nelle arterie coronarie. La radiazione radioattiva può quindi essere visualizzata sulle immagini e possono essere rilevate eventuali costrizioni vascolari nelle arterie coronarie. Questo metodo di solito fornisce risultati migliori rispetto all'ECG.
Un esame importante per la diagnosi di CHD è l'angiografia coronarica, chiamata anche catetere cardiaco. Questo metodo di esame può essere utilizzato anche terapeuticamente, ad esempio per inserire uno stent.
In alcuni casi, sono necessari metodi di imaging aggiuntivi per determinare la gravità della CHD, ad esempio PET, TC e MRI.
Quali cambiamenti apporta la malattia coronarica all'ECG?
Nei pazienti affetti da malattia coronarica, gli elettrocardiogrammi (ECG) vengono scritti a riposo e sotto stress:
- l'ECG a riposo, in cui il paziente è a riposo, è normale per la maggior parte delle persone colpite.
- Sotto stress, ad esempio su un cicloergometro, quando il cuore consuma più ossigeno e le arterie coronarie non riescono a soddisfare questa esigenza, l'ECG cambia soprattutto quando la malattia è progredita in modo significativo.
I cambiamenti dell'ECG di solito si manifestano solo quando le arterie coronarie sono ristrette di almeno il 50-70%. Nella maggior parte dei casi, sono necessari più test per diagnosticare la malattia e la sua gravità.
L'esame del catetere cardiaco
L'angiografia con catetere cardiaco è un esame in cui le arterie coronarie vengono radiografate per identificare i siti vascolari ristretti. L'esame è invasivo perché un catetere viene fatto avanzare attraverso l'arteria inguinale o l'arteria del braccio e nelle arterie coronarie.
Il catetere è un tubo molto sottile e lungo attraverso il quale viene iniettato un mezzo di contrasto nelle arterie coronarie per renderle visibili. Piccoli cambiamenti nella radiografia possono indicare stadi avanzati di CAD e danni alla parete vascolare.
Cause alternative
Malattie da esclusione per CHD (diagnosi differenziali)
Il dolore toracico è caratteristico della CHD, ma si manifesta anche in altre malattie che non si limitano al cuore.
Il dolore cardiaco causato dal cuore può Aritmia cardiaca si verificano con un battito cardiaco accelerato o con a Miocardite si verificano. Il paziente è in a Crisi di alta pressione sanguigna (crisi ipertonica) con valori di pressione sanguigna molto alti, spesso c'è un forte dolore nella zona del torace. Cardiopatia valvolare sono spesso accompagnati da problemi al torace.
Ragioni per Dolore al pettoche non sono correlati a malattie cardiache possono essere nell'area dei polmoni: uno Polmonite (Pleurite) provoca un forte dolore e una ridotta condizione generale del paziente, come nella malattia coronarica o in un attacco di angina pectoris. UN Embolia polmonare, l'occlusione di un'arteria polmonare da parte di un trombo allentato, ad esempio dal sistema venoso delle gambe, provoca un forte dolore toracico ed è un'importante diagnosi differenziale per CAD e infarto miocardico.
Una dissezione (rigonfiamento) dell'arteria principale (Aneurisma aortico) o uno Infiammazione nel mediastino (area centrale del torace) sono altre possibili cause di dolore.
C'è un Malattia da reflusso e se il paziente ha rigurgito acido, possono verificarsi sintomi come sensazione di bruciore dietro lo sterno, che può essere interpretato come dolore da angina pectoris. Un esame endoscopico dell'esofago e dell'ingresso gastrico viene utilizzato per diagnosticare il tratto gastro-esofageo Riflusso.
UN pancreatite acuta (pancreatite acuta) è una malattia della parte superiore dell'addome e provoca un forte dolore radiante a forma di anello nell'area del Gabbia toracica (torace). La pancreatite può essere confermata determinando la lipasi e l'amilasi, due enzimi pancreatici nel sangue.
Il dolore paragonabile a un attacco di angina può anche essere causato da a Colica biliare causato. Blocca qui Calcoli biliari (Colecistolitiasi) o piccole concrezioni del dotto della colecisti, in modo che si verifichi un arretrato biliare con infiammazione della cistifellea (colecistite). Questa infiammazione è estremamente dolorosa e può far irradiare il dolore nella pelle Area della gabbia toracica venire.
anatomia
Il cuore stesso diventa attraverso il Arterie coronarie (Arterie coronarie) fornito con ossigeno e sostanze nutritive. Derivano dall'aorta
(Arteria principale) e si riempiono di sangue durante la fase di rilassamento del cuore, in diastole.
Il arteria coronaria destra (Aria coronarica) inizia sul lato destro dell'aorta e corre prima sulla parte anteriore del cuore per raggiungere infine la parte posteriore del cuore come il Ramus interventricularis posteriore. Si estende fino all'apice del cuore.
Il arteria coronaria sinistra nasce a sinistra dal aorta, corre alla parte anteriore del cuore e si divide nel ramo circonflesso, che si estende fino al diaframma la superficie del cuore di fronte si estende e il ramo interventricolare anteriore.
L'arteria coronaria destra fornisce l'atrio destro (atrio) e la camera cardiaca destra (ventricolo), la sezione posteriore del setto cardiaco (setto interventricolare), il seno e il Nodo AV che generano il battito cardiaco.
L'arteria coronaria sinistra fornisce l'atrio sinistro, il ventricolo sinistro, gran parte della partizione cardiaca e una piccola porzione della parete anteriore del ventricolo destro.
Ce ne sono di diversi tipi di fornitura coronarica.
Per la maggior parte delle persone (60-80%) il cosiddetto bilanciato o tipo di fornitura normale in cui prevale la suddetta situazione di approvvigionamento attraverso le arterie coronarie.
Al Tipo legale, che si verifica nel 10-20% delle persone, predomina l'apporto del cuore dalla coronaria destra, ad es. fornisce anche gran parte del cuore sinistro.
Si trova a Tipo di sinistra prima, che è anche il caso nel 10-20% delle persone, l'area coperta dall'arteria coronaria sinistra è maggiore dell'area coperta dall'arteria coronaria destra.
Queste caratteristiche anatomiche sono in caso di uno Arterie coronariela chiusura è di fondamentale importanza per la procedura terapeutica.
Cuore di illustrazione
_2.jpg)
- Atriale destro -
Atrium dextrum - Ventricolo destro -
Ventriculus dexter - Atrio sinistro -
Atrium sinistrum - Ventricolo sinistro -
Ventricolo sinistro - Arco aortico - Arcus aortae
- Vena cava superiore -
Vena cava superiore - Vena cava inferiore -
Vena cava inferiore - Tronco dell'arteria polmonare -
Tronco polmonare - Vene polmonari sinistre -
Venae pulmonales sinastrae - Vene polmonari destre -
Venae pulmonales dextrae - Valvola mitrale - Valva mitralis
- Valvola tricuspide -
Tricuspide valva - Divisione della camera -
Setto interventricolare - Valvola aortica - Valva aortae
- Muscolo papillare -
Muscolo papillare
È possibile trovare una panoramica di tutte le immagini Dr-Gumpert su: illustrazioni mediche