Melanoma
definizione
Il melanoma maligno è un tumore altamente maligno che metastatizza rapidamente ad altri organi. Come suggerisce il nome, parte dai melanociti della pelle. Quasi il 50% di tutti i melanomi si sviluppa da voglie pigmentate. Tuttavia, possono anche sorgere "spontaneamente" su una pelle completamente invisibile.

Presenza nella popolazione (epidemiologia)
Il melanoma è il tumore con il più alto tasso di incidenza al mondo.
In Germania la cosiddetta incidenza aumenta dell'8% ogni anno. I tassi di incidenza (melanoma / 100.000 abitanti / anno) sono più bassi nell'Africa sub-sahariana con 0,1. L'Australia ha il più alto tasso di incidenza a 60 anni.
In Germania l'incidenza è di circa 12 / 100.000 abitanti / anno.
Grazie a una migliore diagnosi precoce, la mortalità potrebbe essere ridotta al 20% di tutti i casi. La maggior parte dei melanomi viene scoperta tra i 30 ei 70 anni.
Cause del melanoma

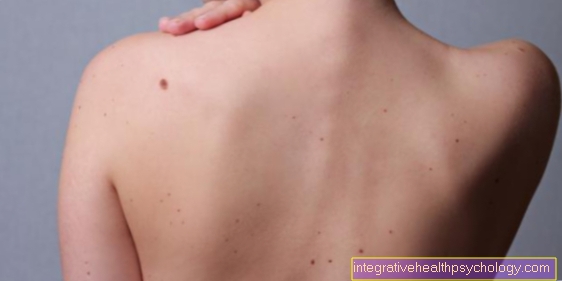
Ce ne sono di diversi Fattori di rischio lo sviluppo del melanoma. Un melanoma maligno (dannoso) può derivare da uno che esiste da anni Talpa / voglia (Nevo a cellule del nevo) si sviluppano.
Può anche derivare da una pelle completamente poco appariscente. Ad esempio, gioca fattori genetici un ruolo.
C'è un aumentato rischio di sviluppo di melanoma in F.ANN riparazione danni (vedi sotto), o accumulo familiare di melanoma. Anche fattori acquisiti, come grave scottatura solare, può favorire l'emergenza.
Si stima che la distribuzione delle cause sia la seguente:
- Dal 30 al 70% dei melanomi derivano da talpe di vecchia data
- Dal 30 al 70% i melanomi sorgono sulla pelle poco appariscente
- Dal 10 al 20% I melanomi si sviluppano dopo anni da una condizione precancerosa melanotica = precursori del cancro (es. Lentigo maligna).
In questo caso, una condizione precancerosa è un cambiamento nella pelle che può eventualmente degenerare in un tumore. - 10% dei melanomi si verificano nelle famiglie:
Nel contesto dei melanomi familiari, ci sono vari nevi (voglie) che possono essere considerati: - Nevo di Clark
- Sindrome familiare del nevo atipico e del melanoma (FAMM)
Stadiazione del melanoma
Il melanoma maligno è suddiviso in 5 stadi secondo la cosiddetta classificazione TNM. Questa classificazione si basa sui seguenti tre criteri:
- Lo spessore del tumore (T). È importante determinare la profondità della penetrazione del tumore nella pelle.Il rischio di metastasi è molto basso al di sotto di un millimetro, mentre sopra i 4 mm vi è un'altissima probabilità di metastasi del tumore cutaneo maligno. La ragione di ciò è la connessione del tumore ai vasi sanguigni e linfatici, che si trovano negli strati più profondi della pelle e sui quali il tumore può diffondersi.
- Il coinvolgimento dei linfonodi regionali (N). Questi sono i linfonodi più vicini al tumore. Per la loro posizione rispetto al tumore, sono la prima stazione ad essere interessata da metastasi e sono quindi un buon indicatore dello stadio del melanoma maligno. Si distingue tra metastasi visibili solo al microscopio e metastasi che hanno già portato ad un ingrossamento palpabile o visibile dei linfonodi.
- Le metastasi a distanza (M). Ciò significa la diffusione del tumore ad altre parti del corpo. Nel melanoma maligno, non ci sono organi preferiti che vengono metastatizzati, come è tipico per altri tumori. Può verificarsi nel fegato, nei polmoni, nel cervello, nelle ossa e nella pelle. La particolarità del melanoma maligno è la metastasi nel cuore. Poiché una malattia maligna del cuore è molto rara, questa metastasi rappresenta circa il 50% di tutti i tumori cardiaci.
Oltre a questi tre criteri principali, ci sono due criteri aggiuntivi che servono a suddividere le 5 fasi:
- I tassi di mitosi. Questo criterio descrive il numero di divisioni cellulari del tumore e quindi la sua attività. Questo misurando è particolarmente rilevante per la prognosi di tumori con uno spessore inferiore a 1 mm.
- Le ulcerazioni. Questa è la caratteristica del tumore di innescare un danno cutaneo profondo che ricorda una ferita o un'ulcera. Più questo processo è pronunciato, più avanzato è il tumore.
Secondo questi criteri, lo stadio 0 corrisponde a un tumore che cresce solo localmente e ha un basso tasso mitotico senza metastatizzare. Nello stadio I, lo spessore del tumore è <2 mm e non ci sono né linfonodi coinvolti né metastasi a distanza. Lo stadio II differisce dal fatto che il tumore ora è> 2 mm. Dallo stadio III, sono coinvolti anche i linfonodi, ma non ci sono metastasi a distanza. Le metastasi a distanza sono presenti solo dallo stadio IV. Più basso è lo stadio, migliore è la prognosi.
La prognosi per il melanoma
La prognosi del melanoma maligno dipende dal suo stadio, dalle metastasi e da numerosi altri fattori.
Questi includono:
- lo spessore del tumore (diviso secondo Breslow)
- l'ulcerazione del tumore e
- la profondità di penetrazione (dopo il livello Clark)
Inoltre, i singoli sottotipi di melanoma hanno diverse possibilità di guarigione, ad esempio il melanoma lentigo maligna (LMM) ha una prognosi migliore rispetto al melanoma amelanotico (AMM). Inoltre, la posizione del tumore e il sesso sono fattori nella prognosi. Gli uomini hanno generalmente una prognosi peggiore rispetto alle donne. Nel complesso, il melanoma amelanotico ha una prognosi molto sfavorevole, indipendentemente dal sesso e dalla posizione. Al contrario, l'oscurità del melanoma di solito non ha alcuna influenza sulla prognosi.
In generale, con una diagnosi precoce, le possibilità di guarigione sono molto buone, soprattutto se si tratta di un "melanoma in situ". Questo non ha ancora attraversato la membrana basale (il confine tra la pelle superiore (epidermide) e il derma), ma è già riconoscibile come potenzialmente pericoloso.
Ecco perché è importante sottoporsi a controlli regolari del cancro della pelle.
Maggiori informazioni sull'argomento su: Come riconosci il cancro della pelle?
Il motivo della buona prognosi è che in questo caso ancora nessuna metastasi ha preso posto. La divisione della prognosi in base allo stadio del tumore si basa sul tasso di sopravvivenza a 5 anni. Ciò indica la percentuale di pazienti che erano ancora in vita 5 anni dopo la diagnosi.
- Nella fase I. la possibilità di recupero è> 90%. Il tumore primitivo ha uno spessore massimo di 1,5 mm e un livello di Clark <III.
- Nella fase II il tumore primario ha uno spessore> 1,5 mm e un livello di Clark> IV. In questa fase, il tasso di sopravvivenza a 5 anni è del 70%.
- Nella fase III ha il tumore già in quello più vicino Linfonodi metastasi o formazione di nuove metastasi cutanee. Lo spessore del tumore e il livello di Clark sono irrilevanti qui. Il tasso di sopravvivenza a 5 anni è del 40%.
- Fa il tumore sparsi in organi più lontani, quindi menti Fase IV e una probabilità di sopravvivenza del 10%.
Le vie metastatiche sono in una melanoma maligno molto diverso e può quindi verificarsi in tutti gli organi. Tuttavia, le metastasi si trovano spesso in fegato, pelle, polmone, scheletro, cuore o cervello.
Le metastasi nel fegato o nel cervello, in particolare, hanno un impatto negativo sulla prognosi. Al contrario, le metastasi polmonari spesso crescono molto lentamente e sono quindi più facili da trattare. I tumori maligni del cuore in particolare sono molto rari e si trovano nel 40-60% dei casi come metastasi di un melanoma maligno.
Fondamentalmente, solo la rimozione completa e precoce del melanoma può portare alla guarigione. L'attesa, però, peggiora notevolmente le previsioni.
Nota: per questo motivo, sono molto importanti esami preventivi regolari e misure di diagnosi precoce.
Tipi e sintomi del melanoma
Esistono quattro forme di crescita classiche e forme speciali di melanoma. Tutti i melanomi seguono la regola ABCD in termini di irregolarità. Il contorno (asimmetria), il contorno, il colore (colorazione) e le dimensioni (diametro,> 5 mm) vengono valutati secondo questa regola. I sintomi possono includere prurito e sanguinamento spontaneo.
Le quattro forme di crescita classiche sono descritte di seguito.
-
Melanoma maligno a diffusione superficiale (SSM)
-
Melanoma maligno nodulare primario (NMM)
-
Lentigo Melanoma Maligno (LMM)
-
Melanoma Maligno Acrolentiginoso (ALM)
Melanoma maligno a diffusione superficiale (SSM)

(superficiale = superficiale, maligno = maligno)
Come descritto sopra, i melanomi nella loro fase iniziale seguono una crescita orizzontale (crescita in larghezza) all'interno dell'epidermide (epidermide). Questa fase di crescita dura circa Da 5 a 7 anni, che è per un tempo relativamente lungo, motivo per cui il tasso di diagnosi precoce è in costante aumento.
Stanno diventando sempre di più Prime forme, il cosidetto "Melanoma in situ“, Scoperto con una prognosi relativamente buona. Il "melanoma in situ" rappresenta una maggiore crescita dei melanociti all'interno dell'epidermide.
Questa crescita è accompagnata dallo sviluppo di cellule atipiche. Il morph (l'aspetto) del file Ssuperficiale Spreitendes maligno M.elanom (SSM) è molto diverso. Va dal marrone chiaro al nero-brunastro ed è inizialmente un fuoco piatto, che in seguito mostra noduli o grumi.
Ce n'è uno nelle aree più chiare del tumore Reazione immunitaria di fronte.
La frequenza relativa di questo quadro clinico è del 65%, per cui Zone della pelle spesso esposte al sole (es. viso), sono particolarmente colpiti.
L'età media di insorgenza è di circa 50 anni.
Melanoma maligno nodulare primario
(nodulare = nodulare, maligno = maligno)
Questo tipo di melanoma appare più aggressivo essere, perché è qui che il fase di crescita verticale in profondità. Quello principalmente nModular malignes M.elanom (NMM) è costituito da un nodo a crescita rapida, entro pochi mesi, che di solito è di colore marrone scuro - nero, spesso con un motivo a pezzetti.
Le cellule del melanoma formano questo nodo nel derma (sclera). Quasi nessuna parte del tumore può essere trovata nell'epidermide.
Il relativo frequenza questo quadro clinico è 15%. Anche qui, come nel melanoma maligno a diffusione superficiale (SSM), le zone della pelle esposte al sole sono particolarmente colpite. Anche l'età media di insorgenza di 55 anni è vicina a quella del melanoma maligno a diffusione superficiale (SSM).
Lentigo Melanoma Maligno (LMM)
Sotto uno Lentigo maligna si capisce uno Aumento dei melanociti atipici all'interno dell'epidermide (pelle superiore). Queste cellule hanno la tendenza a svilupparsi in un melanoma maligno lentigo (LMM).
La lentigo maligna può crescere orizzontalmente come condizione precancerosa per anni, anche decenni.
Il passaggio alla fase di crescita verticale (crescita profonda) e quindi al melanoma lentigo maligna è caratterizzato dalla formazione di piccoli noduli. In quest'area, le cellule tumorali si espandono verticalmente in entrambe le direzioni.
Il previsione è a causa della lunga crescita orizzontale abbastanza buono.
Il relativo frequenza questo quadro clinico è 10%, soprattutto quello viso e il dorso della mano sono colpiti.
L'età media di insorgenza è di 68 anni, significativamente più alta rispetto a Melanoma maligno a diffusione superficiale (SSM) e Melanoma maligno nodulare primario (NMM).
Melanoma maligno acrolentiginoso
(Akren = mani, piedi, naso orecchie; maligno = maligno; lentiggini = macchie, simili alle lentiggini, ma più grandi e più scure)
Con questo melanoma piuttosto raro La prima crescita orizzontale viene alla ribalta, successivamente descritta la crescita verticale con Formazione di nodi nerastri. Questa malattia è simile nell'aspetto e nella crescita Lentigo Melanoma Maligno (LMM).
Con persone dalla pelle scura che è Melanoma Maligno Acrolentiginoso (ALM) il tipo più comune di melanoma. Poiché la loro localizzazione non è sempre facilmente accessibile, l'ALM viene spesso diagnosticata in ritardo e quindi ne ha una di conseguenza prognosi sfavorevole.
Il relativo frequenza questo quadro clinico è 5%. Le estremità del corpo acra = sono particolarmente colpite (Mano, piede, naso, orecchio...) e i letti ungueali.
L'età media di insorgenza è di 63 anni.
Trattamento per il melanoma

La prima e più importante misura nel caso di un melanoma maligno è la sua completa rimozione, per cui deve essere osservata una distanza di sicurezza sufficiente in modo che nessun tessuto residuo, che non è visibile a prima vista, rimanga e porti a un'ulteriore crescita del melanoma. La rimozione chirurgica viene evitata solo nelle persone anziane in uno stadio molto avanzato di melanoma maligno senza possibilità di guarigione. In caso di melanomi particolarmente grandi può essere necessario un trapianto di pelle, possibile sia come donazione personale che come donazione esterna. Inoltre, viene rimosso il cosiddetto linfonodo sentinella, cioè il linfonodo che si trova per primo nell'area di drenaggio linfatico del melanoma. Per fare ciò, viene contrassegnato con la sostanza radioattiva tecnezio 99 e rimosso attraverso una piccola incisione cutanea. Questo viene quindi esaminato anche per escludere metastasi. Se si riscontrano metastasi in questo linfonodo sentinella, vengono rimosse ed esaminate anche le altre stazioni linfonodali. Se un linfonodo è già ingrandito, l'intera regione dei linfonodi viene rimossa senza prima esaminare il linfonodo sentinella.
L'ulteriore terapia dipende dallo stadio della malattia ed è determinata sia dall'esame dei tessuti del melanoma rimosso chirurgicamente sia dall'esame delle metastasi a distanza.
Esistono diversi tentativi per trattare il melanoma maligno oltre alla rimozione chirurgica:
- Chemioterapia: la chemioterapia viene utilizzata quando sono già presenti metastasi a distanza. C'è la possibilità di effettuare la terapia con un solo farmaco o uno schema di due o tre farmaci diversi. La terapia combinata è possibile solo se le condizioni fisiche consentono questo aumento dello stress. La terapia di combinazione parla per il 25-55% dei trattati. Se viene somministrato un solo farmaco, solo il 14-33% trarrà beneficio dalla terapia, ma si prevedono effetti collaterali significativamente inferiori. Una cura non può essere ottenuta con la chemioterapia.
- Terapia con interferoni: gli interferoni sono proteine che si trovano naturalmente nel corpo e vengono anche somministrati al corpo durante questa terapia. Attivano le cellule killer naturali nel corpo che possono distruggere attivamente le cellule tumorali. Oltre alla chirurgia, la terapia con interferone è attualmente un metodo efficace e approvato nel trattamento del melanoma.
- Radioterapia: la radioterapia viene utilizzata per tumori inoperabili e metastasi linfonodali inoperabili. Anche i residui tumorali visibili dopo la rimozione chirurgica vengono irradiati. Nel 70% dei casi il tumore può essere tenuto sotto controllo, ma nemmeno la radioterapia è in grado di curare la malattia.
- Vaccini: per il trattamento con un vaccino, le cellule tumorali vengono rimosse dal paziente, modificate in laboratorio e quindi somministrate nuovamente in una forma modificata. Il corpo dovrebbe distruggere queste cellule modificate e quindi riconoscere e distruggere meglio anche le altre cellule tumorali nel corpo. Finora questa terapia non ha portato ad alcun successo.
- Terapia anticorpale: un nuovo metodo cerca di produrre anticorpi specifici in laboratorio contro le proteine di superficie delle cellule tumorali. Questi anticorpi si legano alla cellula tumorale e ne provocano la scomposizione da parte del sistema immunitario. L'anticorpo ipilimumab è risultato efficace contro il melanoma maligno. La terapia funziona solo su un sesto paziente ed è associata a molti effetti collaterali. Pertanto, questa opzione per il trattamento del melanoma può essere raccomandata solo in misura limitata.
- Terapia del vischio: il vischio è una pianta in grado di influenzare il sistema immunitario. Questo effetto dovrebbe essere usato per trattare i tumori, ma si sospetta che la terapia con il vischio promuova la crescita del tumore e quindi non dovrebbe essere usata.
- Perfusione ipertermica degli arti: con questo metodo, alte dosi di farmaci chemioterapici vengono dirette nel flusso sanguigno di un'estremità, che viene staccata dal resto del corpo durante il trattamento. Inoltre, questa parte del corpo è surriscaldata per distruggere le cellule a causa della temperatura elevata. Il vantaggio è che separando l'estremità dal corpo, è possibile scegliere una dose di chemioterapia significativamente più alta che il corpo normalmente non tollererebbe. Poiché la separazione dal sistema circolatorio può comportare l'amputazione della parte del corpo interessata come complicanza, questo metodo viene utilizzato solo molto raramente e solo per alcuni tipi di tumori. Questa opzione di trattamento non è raccomandata per le metastasi linfonodali.
- Stimolazione immunitaria: l'obiettivo della stimolazione immunitaria è attaccare il corpo contro le cellule estranee, in particolare le cellule tumorali. I farmaci levamisolo e BCG testati finora non sono in grado di indirizzare l'organismo alla distruzione delle cellule tumorali. Pertanto, la terapia è inefficace e non è raccomandata.
La rimozione chirurgica del melanoma e / o la terapia con interferoni rimangono i mezzi di scelta.
Leggi di più sull'argomento: Terapia del melanoma
Sommario

Il melanoma maligno è uno dei tumori più pericolosi.
I melanomi sono quindi maligni e metastatizzano rapidamente tumoriquella di Melanociti esci. I melanociti sono cellule della pelle che formano il pigmento melanina hanno salvato. La melanina provoca, tra le altre cose, l'abbronzatura della pelle.
Questo tumore si diffonde molto rapidamente e presto attraverso il sistema linfatico (linfa) e il sangue. Questo fatto lo rende così pericoloso. Altri tumori della pelle, come questo basalioma si disperdono molto raramente, il che li rende relativamente innocui in confronto.
A seconda del tipo di melanoma, anche il comportamento biologico dei tumori è diverso. Alcuni metastatizzano più spesso di altri.
Il corso, tuttavia, è lo stesso per tutti i melanomi. Si sviluppano da un singolo clone cellulare, che è predisposto a degenerare, da cui si sviluppa il tumore primario.
Questo cresce prima all'interno dell'epidermide (epidermide), il cosiddetto melanoma in situ, e successivamente quando raggiunge la membrana basale pelle sfondato come un melanoma invasivo. Questa crescita è chiamata crescita verticale. Più superficiale è il melanoma nel pelle è incarnito, maggiori sono le possibilità di guarigione.
Le persone con la pelle sensibile al sole sono più a rischio di altre. Capelli biondo rossicci e uno di conseguenza tonalità della pelle chiara portarne uno quasi Ri cinque volte superioreSIKO con capelli neri con carnagione più scura.




.jpg)